Sosiale helseforskjeller i Norge
Sist endret
|De som har lang utdanning og god økonomi, lever lenger og har færre helseproblemer enn de som har kortere utdanning og dårligere økonomi. Slike sosiale helseforskjeller ser vi både for landet som helhet, og i fylker og kommuner.

Hovedpunkter
- Det er store sosiale helseforskjeller i Norge.
- De med lengst utdanning lever i snitt 5-6 år lenger og har bedre helse enn de som har kortest utdanning.
- De i høyeste inntektsfjerdedel lever 6-8 år lenger enn de i laveste fjerdedel.
- Innad i Oslo er forskjellen i forventet levealder så mye som 7 år mellom enkelte bydeler.
- I Norge har vi mindre inntektsulikhet og et høyere utdanningsnivå enn det man har i de fleste andre europeiske land. Trass i dette er de relative sosiale helseforskjellene større enn i mange andre land i Europa.
Om sosiale forskjeller i helse
Når man sammenligner grupper i samfunnet, finner man systematiske forskjeller i helse. Grupper med lengre utdanning og høyere inntekt har en større andel med god helse enn grupper med kortere utdanning og lavere inntekt (Dahl mfl., 2014). Ikke bare har de nest fattigste bedre helse (i snitt) enn de aller fattigste, men de aller rikeste har også litt bedre helse enn de nest rikeste. Tilsvarende gjelder også for utdanningslengde. Sosioøkonomiske forskjeller danner med andre ord et mønster eller en gradient gjennom hele befolkningen (Sosial- og helsedirektoratet, 2005).
I dette kapitlet gir vi eksempler på sosioøkonomiske forskjeller i helse og levealder i Norge, og omtaler de som sosiale helseforskjeller eller sosial ulikhet i helse. Vi har valgt å legge mest vekt på utdanning og inntekt fordi dette er kjennetegn med stor betydning for sosial ulikhet (Galobardes mfl., 2006; Arntzen mfl., 2019), og fordi datagrunnlaget er godt for begge kjønn i ulike aldersgrupper. Det er noen fordeler og ulemper knyttet til å bruke utdanning og inntekt som mål på sosioøkonomiske kjennetegn: Utdanningsnivået er relativt stabilt for personer fra rundt 30-års alderen, men størrelsene på utdanningsgruppene har endret seg mye over tid. Årsaken til dette er at det har blitt stadig mer vanlig å ta høyere utdanning. Inntekten endrer seg en del over livsløpet, men gruppene som sammenlignes er mer stabile i størrelse siden man ofte benytter andeler med ulik inntekt.
Det er også andre forhold enn personers egen utdanning og inntekt som bidrar til å forklare sosiale forskjeller i helse. Eksempler kan være migrasjonsbakgrunn (Syse mfl., 2018), familiesituasjon (Kravdal, 2017), hva slags jobb man har og hvilken relasjon man har til arbeidslivet (Texmon & Borgan, 2016), samt hvordan og i hvilket område man bor (FHI, 2022a).
Videre påvirkes helsa vår også av de sosioøkonomiske forholdene som våre nærmeste (foreldre, partnere, og voksne barn) og kjente lever under. For eksempel brukes et måleverktøy basert på spørsmål om foreldres utdanning og materielle ressurser i hjemmet for å kartlegge sosioøkonomiske ressurser hos ungdom (NOVA, 2019). Vi påvirkes også av forhold i våre nabolag og kommunen vi bor i (Brattbakk & Wessel, 2013).
Ulikhet på gruppe- og individnivå
Det er store individuelle variasjoner i helse, og sosiale helseforskjeller reflekterer ulikheter på gruppenivå. Når vi ser på utvikling over tid, er det viktig å huske at både størrelsen og sammensetningen av gruppene vi sammenligner har betydning. Som nevnt, har det for eksempel vært en markant økning i den norske befolkningens utdanningsnivå, og det er langt færre i dag med kort utdanning enn det som var tilfelle for noen tiår siden (SSB, 2021; Enroth mfl., 2022).
Til tross for en generell forbedring av inntektsnivået i befolkningen, har andelen som lever i vedvarende fattigdom økt fra 8 til 10 prosent de siste 20 årene (Helsedirektoratet, 2021). I den samme perioden har det vært en forskyvning i hvilke aldersgrupper som er fattige. Andelen barn som lever i vedvarende fattigdom er tredoblet, og det er en tydelig økning også blant unge voksne, mens andelen eldre som opplever dette har sunket betydelig, fra rundt en tredjedel til under 20 prosent (ibid.).
Helse og levevaner som for eksempel røyking, kosthold og fysisk aktivitet henger tett sammen med sosioøkonomiske forhold. Men også samfunnsforhold, lokalmiljø, boligforhold og levekår spiller en betydelig rolle, som vist i figur 1 nedenfor. I tillegg er tilgang på helse- og omsorgstjenester viktig. I utgangspunktet vil alle forhold som påvirker folkehelsa og som er sosialt skjevt fordelt, bidra til å skape og opprettholde sosiale ulikheter i helse.
En skulle intuitivt tro at jo rikere befolkningen i et land i gjennomsnitt er, desto bedre er helsen. Imidlertid virker også fordelingen av inntekt å spille en stor rolle. Forventet levealder er lavere, barnedødeligheten høyere og den selvrapportert helsen dårligere i samfunn med store materielle forskjeller (Wilkinson & Pickett, 2011). Dermed er det ikke nødvendigvis bare de som står nederst på den sosiale rangstigen som vil få det bedre om sosiale ulikheter utjevnes. Ifølge Wilkinson (1997) er dette noe som vil komme alle grupper til gode.
Forskjellige grupper utviser ulik helseatferd
Endringer i atferd følger gjerne bestemte mønstre i befolkningen. For helserelatert atferd er det en tendens til at nye trender kommer først i de gruppene som har høyest sosioøkonomisk status; Mens det tidligere var mest røyking i høystatusgruppene, ser vi at mønsteret er omvendt i dag. Etter hvert som også de med lavest sosioøkonomisk status slutter å røyke, vil forskjellene i røykevaner mellom de ulike sosioøkonomiske gruppene bli mindre, og dette vil etter hvert bidra til å redusere de sosiale forskjellene i dødelighet og forventet levealder mellom gruppene.
Det er helseforskjeller i alle aldersgrupper; blant barn, ungdommer, voksne og eldre. Noen forhold påvirker oss trolig hele livet gjennom (Blane mfl., 2013), og dermed kan uheldige sosiale forhold føre til at helseproblemer akkumuleres over livsløp. Det er blant annet vist at barn som vokser opp i familier med lav sosioøkonomisk status har høyere risiko for å bli diagnostisert med somatiske og psykiske lidelser i voksen alder (Evensen mfl., 2021; Hakulinen mfl., 2020). Forskjellene er tydeligst for muskel- og skjelettlidelser, skader og depresjon, og noe mindre for kroniske lidelser som høyt blodtrykk og diabetes. Lav fødselsvekt, foreldrenes utdanning, foreldrenes sivilstand, samt egen utdanning og inntekt i voksen alder forklarer mesteparten av sammenhengen (Evensen mfl., 2021). At sårbarheten er størst blant barn og unge, men også har vesentlig betydning i eldre aldersgrupper, omtales nærmere i avsnittene om henholdsvis barn og unge og eldre senere i dette kapitlet.
Det er flere måter å forklare sammenhengen mellom sosiale forhold og helse på. Den kan skyldes en klar årsakssammenheng som går fra sosial situasjon til sykdom. For eksempel kan tobakksbruk, som er mest vanlig blant personer med kort utdanning, føre til økt sykelighet. Men sammenhengene kan også gå motsatt vei. Et eksempel er at sykere personer i mindre grad deltar i arbeidslivet, og dermed har lavere inntekt. Ofte får man en vekselvirkning ved at begge disse sammenhengene opptrer samtidig.
De sosiale helseforskjellene er påvirket av sosiale forhold, og derfor også mulig å gjøre noe med.
- Film om sosial ulikhet i helse (Vimeo)
Helse, levekår og samfunnsforhold henger sammen
Figur 1 viser eksempler på områder som påvirker sosiale helseforskjeller. For å utjevne helseforskjellene, kan man ta utgangspunkt i alle de bakenforliggende faktorene:
- Grunnleggende sosiale forhold som inntekt, utdanning, arbeid, bosted og bolig virker inn på hele årsakskjeden. De har også stor betydning for levevaner og helsetjenestebruk. Skatte- og avgiftspolitiske fordelingsordninger, sysselsettingstiltak, velferdsordninger og utdanningspolitikk er eksempler på virkemidler som kan demme opp for ulikheter i grunnleggende sosiale forhold.
- Levevaner, sosial støtte og andre fysiske og sosiale miljøfaktorer virker direkte inn på helsa og også på behovet for helsetjenester.
- Helsetjenester kan demme opp for ulikheter som er skapt tidligere i årsakskjeden. Likeverdige tjenester som er tilpasset behovene i de ulike sosioøkonomiske gruppene kan bidra til å redusere de sosiale helseforskjellene. Det er også viktig å ta hensyn til ulik grad av helsekompetanse i befolkningen.

Sosiale forskjeller i levevaner
Forskjeller i helserelatert atferd bidrar til å forklare sosioøkonomiske forskjeller i helse, sykelighet og dødelighet. Studier viser at levevaner som røyking, kosthold og fysisk aktivitet ofte følger utdannings- og inntektsnivået. Det betyr at de som har lengre utdanning og høyere inntekt har gunstigere levevaner enn de som har kortere utdanning og lavere inntekt. Dette går blant annet fram av resultater fra de fylkesvise Folkehelseundersøkelsene: jo lengre utdanning, desto sunnere vaner (Knapstad mfl., 2022). For hjerte- og karsykdommer forklarer levevaner det meste av forskjellene (Ariansen mfl., 2015)
Men ikke all helserelatert atferd følger det samme mønsteret. Folkehelseundersøkelsene i fylkene viser at ukentlig antall timer med stillesitting er høyere blant de med lang utdanning (Knapstad mfl., 2022). Alkoholbruken øker også med høyere utdannings- og inntektsnivå, og er høyest blant de med høyest sosioøkonomisk status (Helsedirektoratet, 2016). Alkoholrelatert sykelighet og alkoholproblemer er likevel vanligere i grupper med lavere sosioøkonomisk status (Degerud mfl., 2018).
Røyking forklarer mye
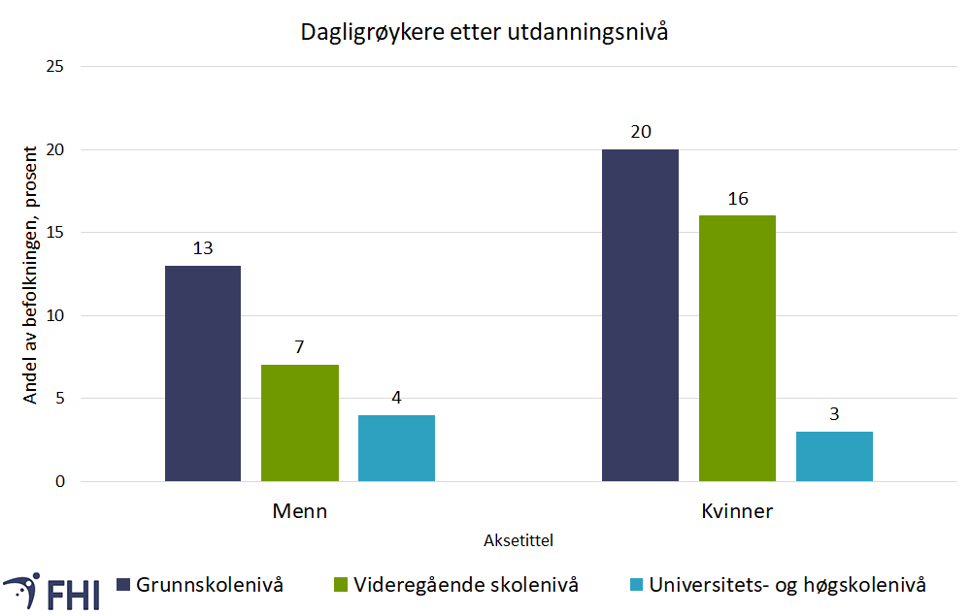
Tall fra røykevaneundersøkelsen viser at 7 prosent av menn og 10 prosent av kvinner i alderen 25-74 år var dagligrøykere i 2021 (SSB, 2022). Figur 2 viser at det er markante forskjeller avhengig av utdanning. Sammenligner vi de med bare grunnskole med de med den lengste utdanningen, var det tre ganger mer vanlig å røyke blant menn i førstnevnte gruppe, og hele seks ganger mer vanlig blant kvinner. Blant ungdom og i de yngste aldersgruppene av voksne er det svært få som røyker.
Andre former for tobakksbruk, som for eksempel snus har fått større utbredelse, men her er sammenhengen med utdanning langt svakere enn for røyking (Knapstad mfl., 2022) samtidig som snusbruk er mindre helseskadelig enn røyking.
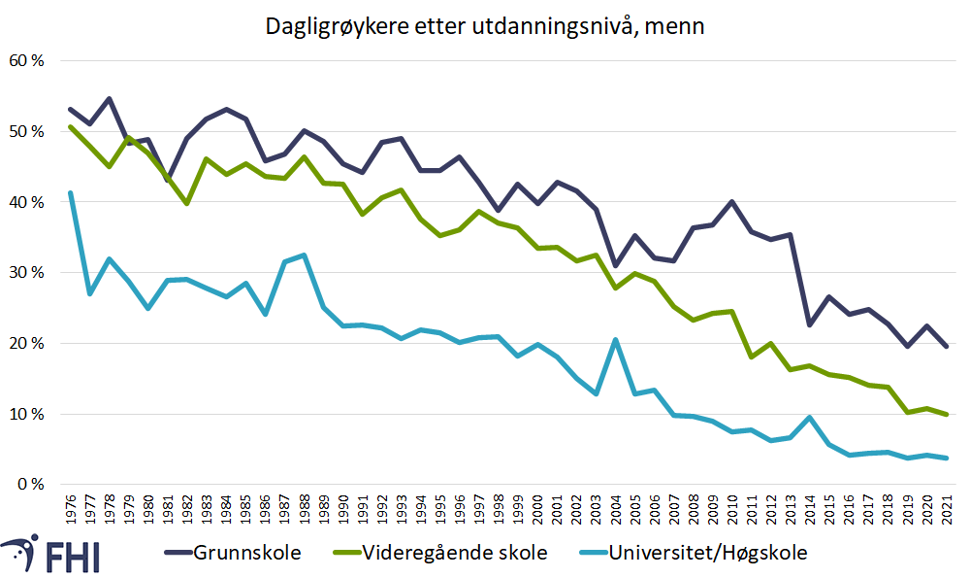
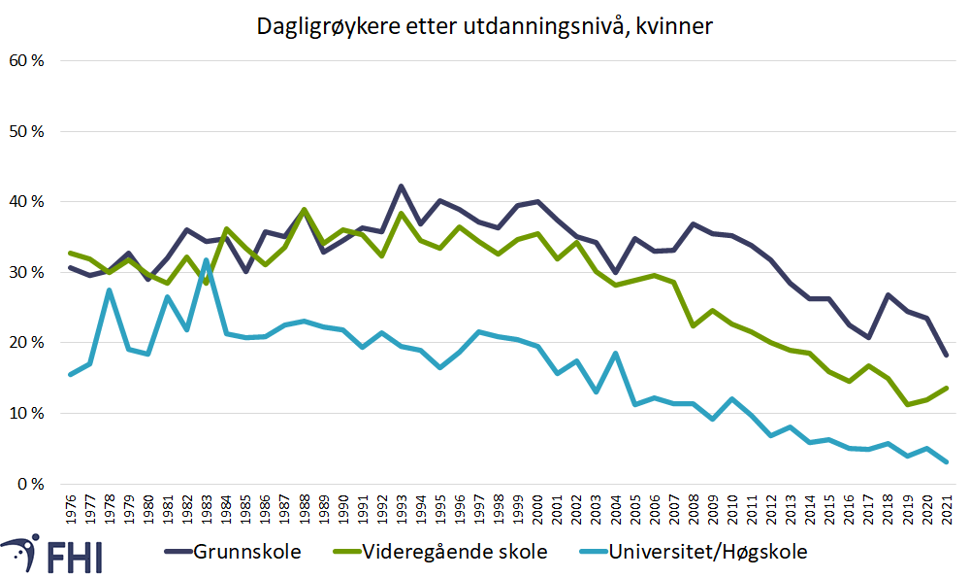
Mens figur 2 gir et situasjonsbilde for 2021, viser figur 3 hvordan dette har utviklet seg over tid, fra 1976 til 2021. Det er tatt høyde for endringer i befolkningsstørrelse og aldersstruktur. Andel dagligrøykere har vært høyest blant de med kortest utdanning og lavest blant de med lengst utdanning gjennom hele perioden. Nedgangen startet tidligere blant menn enn kvinner, og for begge kjønn startet nedgangen først blant de med lang utdanning. For kvinner er dette synlig i figuren, mens for menn begynte fallet før 1976.
Figur 4 illustrerer at forskjellen i dødsfall mellom utdanningsgruppene totalt sett var størst på 1990-tallet for menn, og på 2000-tallet for kvinner. Figuren viser forskjeller i aldersjusterte dødsrater etter kort og lang utdanning, og høyden på søylene viser de absolutte utdanningsforskjellene i totaldødelighet.
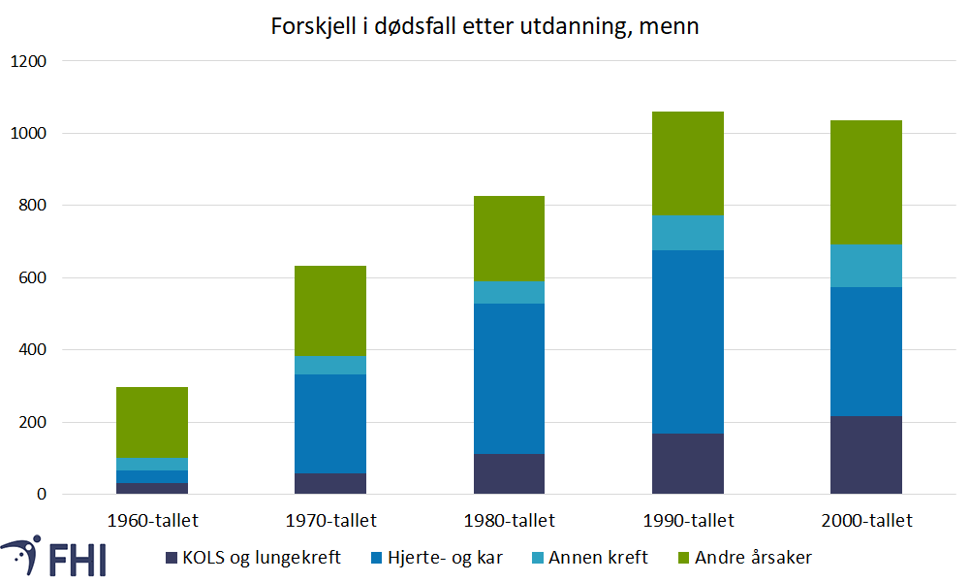
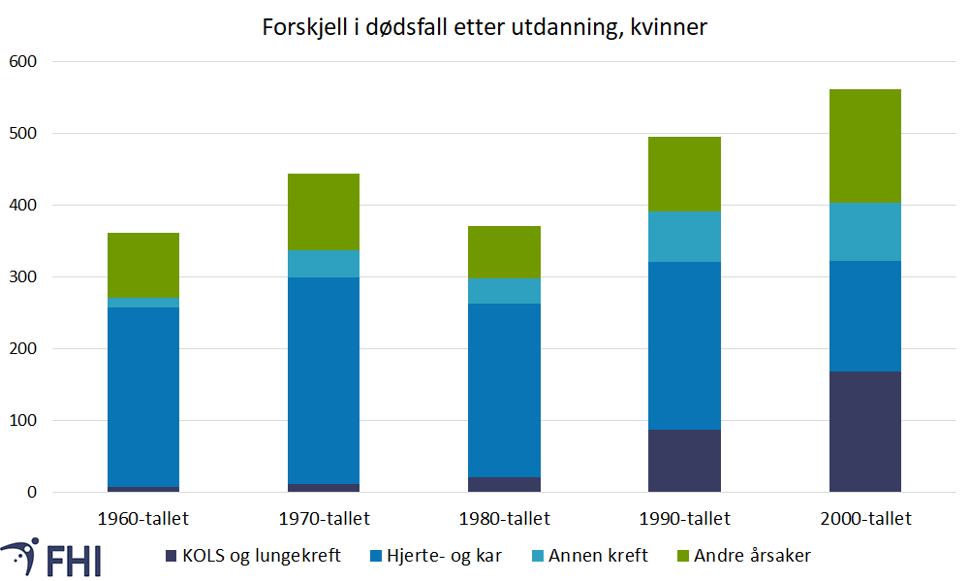
Vi ser også at det er ulike sykdommer som skaper forskjellene i de ulike tiårene. Siden røyking er en viktig risikofaktor for hjerte- og karsykdommer, som er blant de vanligste dødsårsakene i befolkningen, får sosiale helseforskjeller i røyking stor betydning. Røyking er også den viktigste risikofaktoren for lungekreft og kronisk obstruktiv lungesykdom (kols). På 1960-tallet var det ingen tydelig hovedårsak blant menn, mens hjerte- og karsykdom dominerte blant kvinner. I tiårene etter førte hjerte- og kardødsfall til stadig større forskjeller mellom utdanningsgruppene for menn. Rundt år 2000 døde betydelig flere før 75 års alder av hjerteinfarkt i gruppene med kort utdanning enn i gruppene med lang utdanning, og hjerte- og karsykdommer forklarte om lag halvparten av forskjellene mellom utdanningsgruppene i tidlig død (Strand mfl., 2014).
På 2000-tallet har forskjeller i hjerte- og kardødelighet fortsatt betydning for begge kjønn, men mindre enn i tiåret forut, og forskjellene i hjerte- og kardødelighet er kraftig redusert blant menn. Samlet sett sank forskjellene etter utdanning noe fra 2001 til 2009 for menn, mens forskjellene økte for kvinner. Samtidig har utdanningsforskjellene i dødelighet av lungekreft og kols økt de siste tiårene, og det har de også gjort for annen kreftsykdom.
Analyser viser samtidig at lungekreft og kols er en viktig årsak til økningen i dødelighetsforskjellene mellom gruppene med høy og lav inntekt fra 2005 til 2015 (Kinge mfl., 2019).
Les også:
Sosiale forskjeller i psykisk og fysisk helse
Helseplager og sykdom innebærer mange tapte arbeidsdager og leveår med god helse og livskvalitet (Dahl mfl., 2014).
De sosioøkonomiske helseforskjellene gjelder for nesten alle fysiske og psykiske sykdommer, skader og plager (ibid.). Vi ser forskjellene i alle aldersgrupper, og både hos menn og kvinner. Resultater fra ulike studier viser at:
- Det er en høyere andel som rapporterer om dårlig helse i grupper med kort utdanning enn i grupper med lang utdanning (Kurtze mfl., 2013; Moor mfl., 2016).
- Det er en klar sammenheng mellom langvarig smerte og sosioøkonomiske faktorer som utdanning, inntekt og yrkesstatus. Forekomsten er høyest i de laveste sosioøkonomiske gruppene (Bonathan mfl., 2013).
- Personer med lav sosioøkonomisk status har høyere risiko for psykiske lidelser sammenlignet med personer med høy sosioøkonomisk status (WHO, 2014).
- Personer med grunnskoleutdanning har høyere risiko for kols enn personer med universitetsutdanning (Johannessen mfl., 2005; Zhang mfl., 2021).
- Type 2-diabetes er vanligere i grupper med kort utdanning enn i grupper med lengre utdanning (Joseph mfl., 2010; Ruiz mfl., 2021).
- Internasjonale studier viser at pasienter med lavere sosioøkonomisk status har større risiko for komplikasjoner knyttet til håndtering av sykdommer, som for eksempel diabetes (Tatulashvili mfl., 2020) og kreft (DiMartino mfl., 2017). Dette kan trolig knyttes til forskjeller i helsekompetanse (Helse- og omsorgsdepartementet, 2019)
- Det er også vist at fedme er mindre vanlig blant voksne med lang utdanning enn blant voksne med kort utdanning (Kinge mfl., 2015a). Les også: Kapittel om Overvekt og fedme.
- Det er en høyere forekomst av ulykkesskader hos de med kort utdanning enn de med lang utdanning (FHI, 2017), og personer med lav sosioøkonomisk status har høyere risiko for å oppleve alvorlige skader, det vil si skader som innebærer ‘trussel-mot-liv’, sykehusinnleggelse, eller langtidsuførhet (Madsen mfl., 2022).
Sosiale forskjeller i levealder
De sosiale forskjellene i forventet levealder og dødelighet har økt de siste tiårene. Fra 1960 til 1970 var det en nedgang i levealderen blant menn i gruppene med kortest utdanning, se figur 5. Fra 1970 til rundt 2000 økte levealderen betydelig i alle gruppene, men mest for gruppene med lengst utdanning. Etter 2000 har det vært en økning i alle gruppene, også blant de med kun grunnskoleutdanning. Kvinner med kort utdanning har hatt den svakeste levealdersutviklingen. Samtidig er det viktig å minne om at det har vært en sterk økning i utdanningsnivået, og da særlig blant kvinner. Dermed utgjør kvinner med kun grunnskolenivå en langt lavere andel i dag (rundt 30 prosent) sammenlignet med på 1980-tallet (rundt 50 prosent).
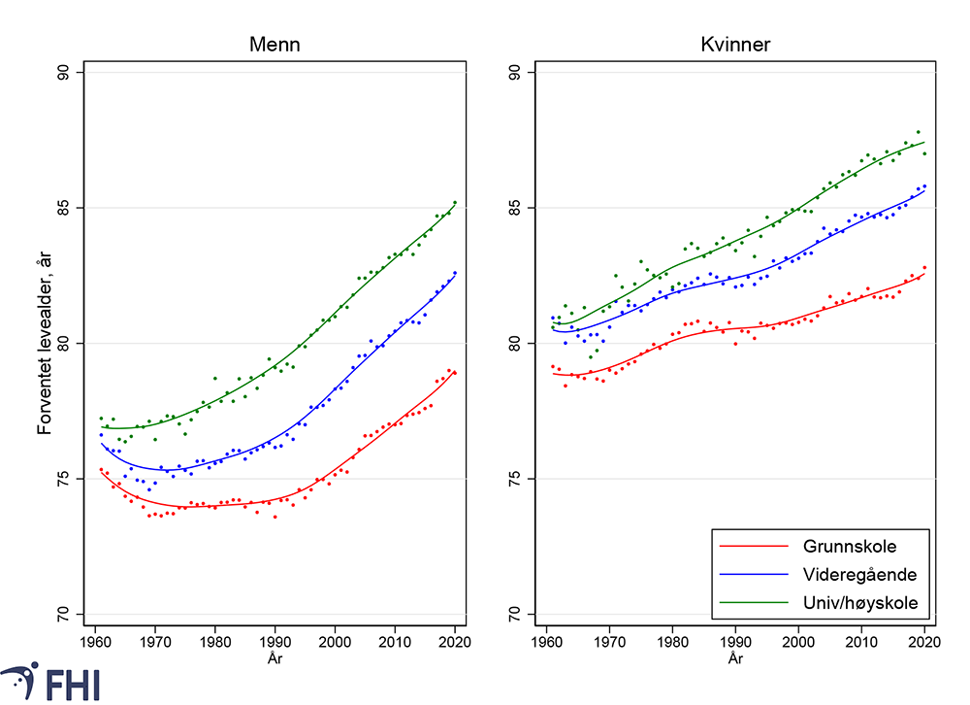
Figuren viser også at forskjellene i forventet levealder blant kvinner økte i hele perioden, med et mulig fall i 2020. For menn økte forskjellene fram til rundt 2004, for deretter å flate ut. Mot 2020 er det om lag seks års forskjell for menn og fem års forskjell for kvinner.
Analyser av forventet levealder etter inntektsnivå fra 2005 til 2015 viste tilsvarende funn som for utdanning. Menn og kvinner med høyest inntekt hadde høyest forventet levealder i hele perioden, og forskjellene økte betydelig, spesielt for kvinner (Kinge mfl., 2019). Forskjellen mellom forventet levealder blant menn i den laveste og høyeste inntektsfjerdedelen økte fra 6 år i 2005 til 8 år i 2015. For kvinner var tilsvarende forskjeller 3 år i 2005 og 6 år i 2015. Den sterke økningen blant kvinner skyldes hovedsakelig at dødeligheten kun sank for kvinner i de høyeste inntektsgruppene, mens en slik reduksjon ikke fant sted i gruppene med lavest inntekt.
Oppsummert har altså menn og kvinner med universitets- eller høgskoleutdanning den høyeste forventede levealderen (FHI, 2022b). Tilsvarende gjelder også for inntekt: Menn og kvinner med høyest inntekt har den høyeste levealderen (Kinge mfl., 2019). Tilsvarende funn ser en også for spesifikke dødsårsaker: Eksempelvis har personer med kort utdanning og lav inntekt høyere risiko for alkoholrelatert død enn personer med lang utdanning og høy inntekt (Probst mfl., 2021), og også ulykkesdødsfall er hyppigere blant personer med lav sosioøkonomisk status (Denney & He, 2014).
- Les også: Kapittel om forventet levealder
Geografiske forskjeller i levealder
Det er store forskjeller i levealder mellom norske kommuner og bydeler. Det er rundt 10 års forskjell mellom menn bosatt i kommuner med høyest og lavest levealder. For kvinner er forskjellen noe mindre, på 6-7 år.
Innad i Oslo er det rundt 7 års forskjell i levealder for menn i ulike bydeler, mens forskjellen er på rundt 5 år for kvinner. Selv om levealderen øker i alle bydelene, er forskjellene vedvarende og gjenspeiler mønstre i helse og sykdomsbyrde de ulike stedene. For eksempel er det store forskjeller i forekomst av skader etter ulykker i Oslo avhengig av bosted, med flest skader i sentrumsnære områder og delbydeler i nordøstlig retning (FHI, 2017). Områdene med lav skadeforekomst ligger utelukkende i vestlige delbydeler, områder preget av å ha en befolkning med gjennomgående høyt inntekts- og utdanningsnivå.
Forskjellene er mindre mellom fylker, på rundt 1-1,5 år. Figur 6 viser at levealderen for menn er høyest i Møre og Romsdal og lavest i Finnmark, mens den for kvinner er høyest i Møre og Romsdal og lavest i Innlandet.
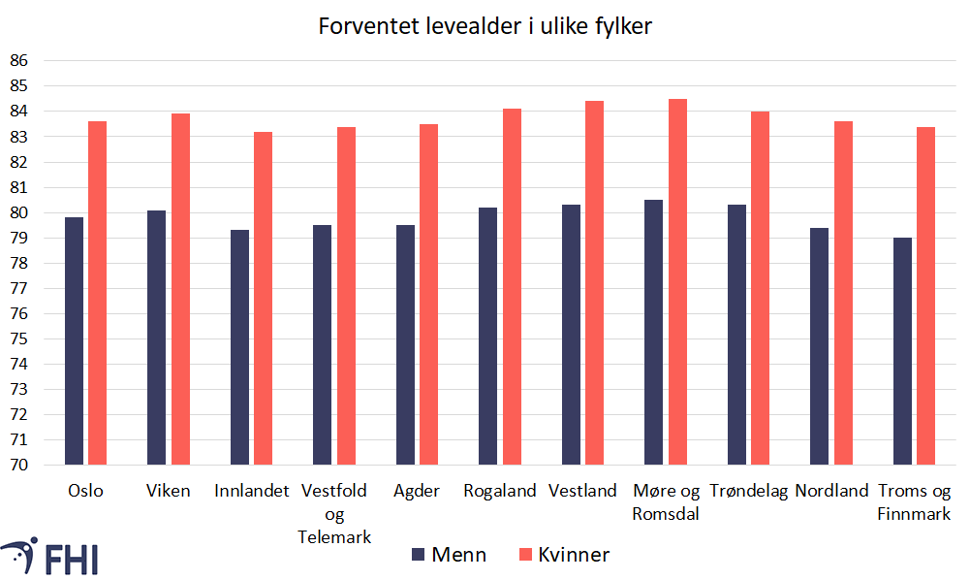
For mer detaljert statistikk om forskjeller mellom fylker og kommuner se statistikk for fylkene og landet i Norgeshelsa statistikkbank og statistikk for kommunene i Kommunehelsa statistikkbank.
Forskjellene mellom kommuner og fylker speiler til dels sosioøkonomisk ulikhet. Hele 80 prosent av den geografiske forskjellen i dødelighet mellom norske menn kan forklares av ulike sosioøkonomiske faktorer, viser en stor studie av alle dødsfall blant 60-89-åringer (Kravdal mfl., 2015). Tilsvarende andel blant kvinner var 73 prosent. En lignende studie analyserte forskjeller mellom norske kommuner i overvekt blant unge, og fant at rundt halvparten av variasjonen kunne tilskrives sosioøkonomiske forhold, enten ved familiene til ungdommene eller slike forhold ved kommunen (Kinge mfl., 2016).
Sosiale forskjeller i helse blant barn og unge
Ulike undersøkelser blant barn og unge viser at det også er sosiale forskjeller i helseatferd, sykelighet og dødelighet blant barn og unge. Sykdom og død i ung alder kan gi helsemessige utfordringer som samles opp over livsløpet, som nevnt innledningsvis. Slik kan sosiale helseforskjeller som oppstår i barndommen prege en også senere i livet (Evensen mfl., 2021).
- I grupper med kort utdanning er det høyere spedbarnsdødelighet, lavere fødselsvekt og høyere risiko for tidlig fødsel (Gissler mfl., 2012; Oftedal mfl., 2016).
- Ungdommer som vokser opp i familier med høy sosioøkonomisk status har det bedre med seg selv, er mer fornøyde med foreldrene sine, med skolen de går på og med lokalmiljøet de bor i, enn ungdommer fra lavere sosiale lag (NOVA, 2019).
- Ungdommer som vokser opp i familier med høy sosioøkonomisk status er også i større grad med i organiserte fritidsaktiviteter, de trener mer, spiser sunnere og har færre helseplager enn ungdommer fra lavere sosiale lag (ibid.).
- Overvekt og fedme opptrer hyppigere hos barn i familier med lav sosioøkonomisk status (Biehl mfl., 2013).
- Psykiske lidelser er 3-4 ganger mer utbredt hos barn av foreldre med lav inntekt (Kinge mfl., 2021), og forskjellene vedvarer over livsløpet og gjenfinnes også når disse barna blir voksne (Evensen mfl., 2021).
- Ungdom fra familier (foreldre) med lav sosioøkonomisk status har også mer risikofylt alkoholbruk; de debuterer tidligere, drikker oftere og er oftere beruset enn ungdom ellers (Pape mfl., 2017)
Sosiale forskjeller i helse blant eldre
Eldre med lav sosioøkonomisk status har statistisk sett flere sykdommer og helseplager enn eldre med høy sosioøkonomisk status. I WHO-rapporten Decade of Healthy Ageing (2021) blir det framhevet at det også er denne gruppen som har minst ressurser til å ta hånd om sin egen helse. Det er lite kunnskap om sosioøkonomiske forskjeller i helse blant eldre i Norge, men studier tyder på at forskjellene fortsetter inn i alderdommen (Moe mfl., 2012; Kinge mfl., 2015b).
Økt levetid i eldre alder er et ubetinget gode såframt kvaliteten på den ekstra levetiden er god. På dette området er det behov for mer kunnskap, men tall fra Norgeshelsa statistikkbank viser at:
- Blant 65-årige kvinner og menn er forventet levealder om lag 3- 4 år lengre for de som har lang utdanning sammenlignet med de som har kort utdanning.
- 90 år gamle menn og kvinner med universitetsutdanning kan forvente å leve om lag 8 måneder lengre enn menn og kvinner med grunnskole.
En ny nordisk studie viser at forskjeller i levealder mellom eldre med kort og lang utdanning øker fra 2001 til 2015 (Enroth mfl., 2022). Ulikhetene i levealder er større i Norge enn i de andre nordiske landene i studien. Noe av forklaringen kan være at eldre i Norge med lav utdanning utgjør en mindre andel enn i de andre landene, og dermed er mer marginalisert.
- Les mer: Kapittel om helse hos eldre
Sosiale forskjeller i bruken av helsetjenester
Tidligere undersøkelser tyder på at det ikke er vesentlig sosial ulikhet i bruk av helsetjenester som allmennlegetjenester og sykehusinnleggelser, mens det er mer bruk av privatpraktiserende spesialister, tannleger og offentlige spesialistpoliklinikker i grupper med høy sosioøkonomisk status (Helsedirektoratet, 2009; Lunde mfl., 2017). Bruk av pleie- og omsorgstjenester er mer vanlig blant personer med kort utdanning, lav inntekt og som er uten familie enn blant de med motsatte kjennetegn (Syse mfl., 2022). SSBs levekårsundersøkelser fra 2015 (Lunde mfl., 2017) og 2019 (Lunde & Ramm, 2021) viser imidlertid at:
- Bruk av helsetjenester var hyppigere blant de med kort utdanning enn blant de lengre utdanning. Dette var spesielt tilfelle for tjenester som allmennlege og innleggelse på sykehus. Det var også langt flere med lav inntekt som hadde sykehusinnleggelser.
- Grupper med lang utdanning og god inntekt hadde i større grad vært hos legespesialist og tannlege.
- Det var liten forskjell etter inntekt i bruk av ulike tjenester i grupper med god helse. Det var imidlertid en klar sosial gradient i tjenestebruk for grupper med mindre god helse, særlig blant eldre. Forskjellene var ikke like tydelige blant yngre.
- I grupper med mindre enn god helse var det mindre forskjeller etter utdanning enn etter inntekt for de fleste tjenestene.
Det er vist at kreftpasienter med lang utdanning og høy inntekt gjennomgående har bedre overlevelse for de vanligste kreftformene, sammenlignet med pasienter med kortere utdanning og lav inntekt (Kravdal, 2014; Skyrud mfl., 2016). Årsakene til dette er ikke kjent, men det er funnet at grupper med lav sosioøkonomisk status i mindre grad enn grupper med høy status får intensiv behandling, slik som kirurgi (Nilssen mfl., 2016), samt at de sjeldnere henvises til mer spesialisert behandling (Fiva mfl., 2014).
Det er også vist at det er bedre behandling og bedre helseutfall blant hjertepasienter med lang utdanning sammenlignet med hjertepasienter med kort utdanning (Sulo mfl., 2016a; 2016b). Det er også funnet tilsvarende behandlingsforskjeller for døende pasienter (Elstad, 2018).
Det er ikke opplagt om disse forskjellene i behandling skyldes samsykelighet eller andre forhold som det er vanskelig å ta hensyn til i analyser. Denne typen funn trenger derfor ikke skyldes avvikende behandling basert på sosioøkonomiske kjennetegn fra helsevesenets side.
Sosiale forskjeller og covid-19-pandemien
Koronapandemien regnes som en av de største folkehelsekrisene i nyere tid. Analyser av data fra det nasjonale beredskapsregisteret BeredtC19 viser at covid-19-pandemien har rammet personer med kort utdanning og lav husholdningsinntekt hardest (FHI, 2021):
- Det var en positiv sammenheng mellom økende utdanning (fra grunnskole til universitet/høgskole) og andel testede. Det samme var tilfellet for husholdningsinntekt.
- Personer med kort utdanning og lav husholdningsinntekt hadde høyere risiko for å bli smittet.
- Personer med kort utdanning og lav husholdningsinntekt hadde høyere risiko for å få mer alvorlig sykdom (sykehusinnleggelse, respiratorbruk og død).
Arbeidsforhold, boforhold, innvandrerbakgrunn, helsekompetanse, forsinket tilgang til helsetjenester og underliggende sykdommer har blitt diskutert som underliggende faktorer til de sosiale forskjellene i covid-19. Framover blir det viktig å skaffe mer kunnskap om dette (FHI, 2021).
Les også:
- Kapittel om innvandrerhelse
- Innvandreres helse under og etter pandemien (Folkehelserapportens temautgave 2021)
Norge sammenlignet med andre land
I Norge er forskjellene i helse (OECD, 2019) og dødelighet (Mackenbach mfl., 2016) mellom utdanningsgruppene nokså store og på omtrent samme nivå som ellers i Europa. Men siden det er færre med kort utdanning i Norge sammenlignet med mange andre land (World Economic Forum, 2017), omfatter disse forskjellene relativt sett en mindre andel av befolkningen. Forskjellene i Norge er dermed store i relativ forstand, men mindre i absolutt forstand (OECD, 2019: 72).
Nye europeiske tall tyder på at levealderen øker i alle utdanningsgrupper. De landene som har hatt sterkest utjevning av de sosiale helseforskjellene de siste årene er Spania, Skottland, England/Wales og Italia (Mackenbach mfl., 2016). Årsaken til dette er at nedgangen i dødelighet har vært størst blant de med kortest utdanning etter 2005, spesielt for menn.
Utjevningen mellom utdanningsgruppene i europeiske land skyldes hovedsakelig at færre dør av hjerte- og karsykdommer og andre ikke-smittsomme sykdommer med felles underliggende årsaker. Det kan være tobakksrøyking, men også andre sentrale livsstilsfaktorer som fysisk inaktivitet, uheldig kosthold og overdreven alkoholbruk. Forandringer i risikoprofiler på befolkningsnivå samt medikamentell behandling av blant annet høyt blodtrykk og høyt kolesterolnivå har vært viktige medvirkende faktorer. Bedre medisinsk behandling og høyere overlevelse av hjerteinfarkt har også hatt betydning (ibid.).
Norge ligger også godt an sammenlignet med andre europeiske land når det gjelder inntektsulikhet. Gini-koeffisient måler hvordan den totale inntekten i et land er fordelt i befolkningen, jo lavere tall dess mindre ulikhet. Kun Tsjekkia, Slovenia og Slovakia har en lavere Gini enn Norge (Eurostat, 2022). Ifølge OECD er det mindre helseforskjeller etter inntekt enn etter utdanning i Norge. Dette mønsteret skiller seg noe fra det som finnes i andre land (OECD, 2019), og står også dels i motsetning til de norske studiene vi har vist til i dette kapitlet som viser omtrent like store forskjeller for utdanning og inntekt.
At røykeatferd har vært sosial skjevfordelt, kan forklare mange av de historiske sosiale forskjellene i helse man ser mellom ulike land. I Norge har andelen dagligrøykere vært betydelig høyere blant de med grunnskoleutdanning enn blant de med universitets- og høyskoleutdanning. Forskjellene i røykeatferd har dermed vært større enn i mange andre land (Mackenbach mfl., 2016). Imidlertid bør det nevnes at andelen dagligrøykere blant unge har sunket betraktelig (SSB, 2022). Dermed vil det bli interessant å følge med på om (og i så fall hvilke) andre kjennetegn som på sikt vil overta den viktige plassen røyking har hatt til nå for sosiale helseforskjeller i sykdom og død.
Store muligheter for bedre folkehelse
De store forskjellene i helse og levevaner som vi ser i Norge, er et samfunnsproblem som det er mulig å gjøre noe med (Dahl mfl., 2014). Reduserte sosiale helseforskjeller er derfor et viktig mål i folkehelsearbeidet, slik det også er beskrevet i folkehelseloven (Lov om folkehelsearbeid (folkehelseloven), 2021).
Ulike typer tiltak
Tiltak for å redusere de sosioøkonomiske forskjellene i helse kan både handle om beslutninger på et mer overordnet politisk nivå, og tiltak som kan gjennomføres innenfor rammene av folkehelsearbeidet. Strategier for å redusere sosiale ulikheter i helse tar ofte utgangspunkt i to hovedprinsipper (Dahl mfl., 2014). For det første er det viktig med brede, befolkningsrettede tiltak som når alle, i tillegg til tiltak som er spesifikt rettet mot grupper med høy risiko. Små endringer i hele befolkninger, for eksempel nedgang i røyking, kolesterolnivå eller blodtrykk, er ofte mer virkningsfulle for folkehelsa totalt sett enn større endringer i høyrisikogrupper (Rose mfl., 2008). Høyrisikostrategier alene vil ikke være tilstrekkelig for å redusere de sosiale helseforskjellene (Dahl mfl., 2014).
Målrettede tiltak mot spesifikke grupper, for eksempel grupper med lav inntekt og kort utdanning, kan likevel bidra til å minske forskjellene. Inntektssikring og tiltak mot spesifikke helseutfordringer er eksempler på dette (Skogen mfl., 2018). Det er altså viktige skiller mellom høyrisikostrategier, der en identifiserer og gjennomfører tiltak i grupper med høy risiko, og befolkningsrettede tiltak der man prøver å redusere risikoen for sykdom i store befolkningsgrupper uavhengig av risiko.
For det andre er det også viktig at tiltak rettes mot alle ledd i årsakskjeden, og spesielt mot de grunnleggende, sosiale årsakene til helseforskjellene. Eksempelvis kan skattepolitiske virkemidler, fordelingsordninger, sysselsettingstiltak, velferdsordninger og tilpasset opplæring bidra til å redusere utdannings- og inntektsulikhet. Dette er nærmere beskrevet i figur 1.
Samspillet mellom individuelle ressurser og samfunnsforhold er viktig i folkehelsearbeidet. Tiltak som i hovedsak forutsetter individers aktive deltakelse, for eksempel informasjonskampanjer, kan bidra til å øke sosiale forskjeller. Motsatt kan tiltak som treffer mer likt i alle sosiale grupper, såkalte strukturelle tiltak, bidra til å redusere forskjeller fordi sykdomsbyrden er størst i grupper med færrest sosioøkonomiske ressurser. Det er for eksempel vist at befolkningsrettede tiltak for å forebygge hjerte- og karsykdommer og andre ikke-smittsomme sykdommer slår sterkest ut blant personer med kort utdanning og lav inntekt. Dette kan redusere de absolutte forskjellene i disse sykdommene (Capewell & Graham, 2010; McLaren mfl., 2010).
De strukturelle virkemidlene påvirker atferden gjennom kontekstuelle forhold som fremmer gode valg, eller gjør det vanskelig å ta mindre gode valg. Et eksempel på dette er bruk av avgifter for å gjøre sunne produkter billigere og usunne produkter dyrere. Slike tiltak har blant annet vært brukt for å påvirke alkoholforbruk, røykevaner og kosthold i Norge. Det er vist at sammenhengen mellom pris og forbruk ofte er størst i de gruppene som har lavest inntekt, og at disse gruppene derfor vil ha den største helsemessige gevinsten av slike tiltak. En litteraturoppsummering fra 2022 konkluderer for eksempel med at avgifter på usunn mat kan bidra til å redusere de sosioøkonomiske forskjellene i matvaner (Løvhaug mfl., 2022).
Mer kunnskap om hvilke tiltak som virker (og hvem de treffer best) vil være vesentlig framover. Da vil det være viktig med gode evalueringer både av folkehelsetiltak og mer generelle reformer som kan gi et godt kunnskapsgrunnlag for hvordan både helse og helseulikhet påvirkes.
Helsekompetanse
Helsekompetanse handler om personers ferdigheter, kunnskap og motivasjon til å få tilgang til, forstå, vurdere og anvende helseinformasjon for å kunne ta fornuftige helserelaterte beslutninger i hverdagen (Le mfl., 2021). Lav helsekompetanse er forbundet med dårligere helse og mindre god oppfølging av egen sykdom, større sykdomsforekomst og hyppigere innleggelse i sykehus. Utfordringene kan dreie seg både om uheldig livsstil og om vanskeligheter med å orientere seg i helse- og omsorgstjenesten og å følge opp timeavtaler, konsultasjoner eller egenbehandlingsplaner på en god måte. Lav helsekompetanse er mer vanlig i grupper med kort utdanning enn i befolkningen ellers (ibid.).
Pedagogiske virkemidler, som for eksempel helseopplysningstiltak, favoriserer ofte de med lang utdanning og høy inntekt. Likevel kan brukerinvolvering og systematisk utprøving av tiltak i utvalgte grupper bidra til at virkemidlene også appellerer til de gruppene som det er vanskeligst å nå, særlig om de bidrar til å øke helsekompetansen også i disse gruppene (Helse- og omsorgsdepartementet, 2019). Helse- og omsorgstjenesten blir stadig mer digital, og det vil være vesentlig å redusere sosial ulikhet også i digital helsekompetanse framover. Dette inkluderer å søke opp, forstå, vurdere og anvende helseinformasjon fra elektroniske kilder, og å kunne bruke elektroniske verktøy i oppfølging av egen helse og sykdom.
I årene som kommer vil det bli knappere ressurser i helsetjenestene (OECD, 2019; 2021). Dette kan tenkes å føre til økt sosial ulikhet i helse, og blir dermed viktig å følge med på framover. For personer som allerede bruker helsetjenester eller har økt sykdomsrisiko, vil det være vesentlig at samhandlingen med hjelpeapparatet optimaliseres.
Å øke helsekompetansen og bruk av digitale tjenester og annen teknologi også blant personer med kort utdanning og/eller lav inntekt vil være et viktig moment i arbeidet med å redusere sosial ulikhet i helse i årene som kommer (Helse- og omsorgsdepartementet, 2019). Dette vil styrke folks evner til å mestre ulike livssituasjoner. I folkehelsearbeidet og helsesystemet for øvrig er det særlig viktig at det i større grad tas hensyn til og legges til rette for ulik grad av helsekompetanse i befolkningen, samtidig som det fokuseres på å øke helsekompetanse i grupper der den er lav. Samtidig vil mer kunnskap om effekter av spesifikke folkehelsetiltak og mer generelle reformer og samfunnsendringer være vesentlig i det videre arbeidet med å redusere sosial ulikhet i helse.

