Kronisk obstruktiv lungesykdom (kols) i Norge
Sist endret
|Om lag 6-7 prosent av befolkningen over 40 år har kols. Antall personer som lever med sykdommen vil trolig holde seg høyt i årene framover, fordi antallet eldre øker.

Hovedpunkter
- Om lag 6-7 prosent av befolkningen over 40 år har kols, viser data fra HUNT og Tromsø-undersøkelsen.
- I perioden fra 2001 til 2017 har andelen med kols i befolkningen gått ned. Dette kan i hovedsak forklares av nedgangen i røyking.
- De fleste som har kols, har milde symptomer, og mange vet ikke at de har sykdommen.
- Lungesykdommer, inkludert kols, var den fjerde hyppigst registrerte dødsårsaken i Norge i 2021, ifølge Dødsårsaksregisteret.
- Antall personer som lever med kols, vil holde seg høyt i årene framover, fordi antallet eldre øker.
- Røyking er fortsatt den viktigste årsaken til kols. Kols på grunn av uheldig eksponering av støv og gasser gjennom arbeid, er mindre vanlig i dag enn tidligere.
Om kols
Kronisk obstruktiv lungesykdom (kols) er en sykdom som kan gi betydelig funksjonsnedsettelse. De første tegnene på kols er kronisk hoste og oppspytt om morgenen i tillegg til tung pust ved fysisk anstrengelse.
De fleste som har kols, har milde symptomer, og mange vet ikke at de har sykdommen. Ved en mer alvorlig tilstand kan en få pusteproblemer også i hvile. Mange kontakter helsetjenesten først og fremst i forbindelse med akutte forverringer, som ofte er utløst av infeksjoner.
En del pasienter med astma utvikler etter hvert også kols, dette gjelder spesielt de med aktiv betennelse i luftrørene og ved samtidig røyking.
- Mer om symptomer og behandling: Kols – helsenorge.no
Forekomst av kols
Tall for forekomsten av kols i befolkningen er usikre. Ulike diagnostiske kriterier for kols gir ulike tall i befolkningsundersøkelser. Det har tidligere vært betydelig overdiagnostisering av eldre og underdiagnostisering av yngre. Norge har, som et av de første land i verden, vedtatt endret diagnosekriterium for kols (Helsedirektoratet, 2022).
Tallene på forekomst påvirkes av mulige skjevheter i deltagelse ved befolkningsundersøkelser som Helseundersøkelsen i Trøndelag (HUNT) og Tromsøundersøkelsen. Personer fra lavere sosioøkonomiske lag, røykere og eldre deltar i mindre grad i slike undersøkelser. Tall fra Norsk Pasientregister viser imidlertid nokså sikre tall på hvor mange som har vært innlagt og fulgt i spesialisthelsetjenesten.
HUNT og Tromsøundersøkelsen viser at blant deltakerne som var 40 år og eldre, har 6-7 prosent kols (Bhatta et al., 2018; Melbye et al., 2020).
Utvikling over tid
Det finnes få befolkningsstudier som viser kolsforekomsten over tid. En norsk studie som benytter data fra Tromsøundersøkelsen, Norsk pasientregister og data fra Reseptregisteret viser at det er en tendens til at forekomsten av kols går ned (Melbye et al., 2020). En studie basert på Helseundersøkelsen i Trøndelag (HUNT) viser den samme tendensen hos menn, men ikke hos kvinner (Bhatta et al., 2018).
Behandling i helsetjenesten
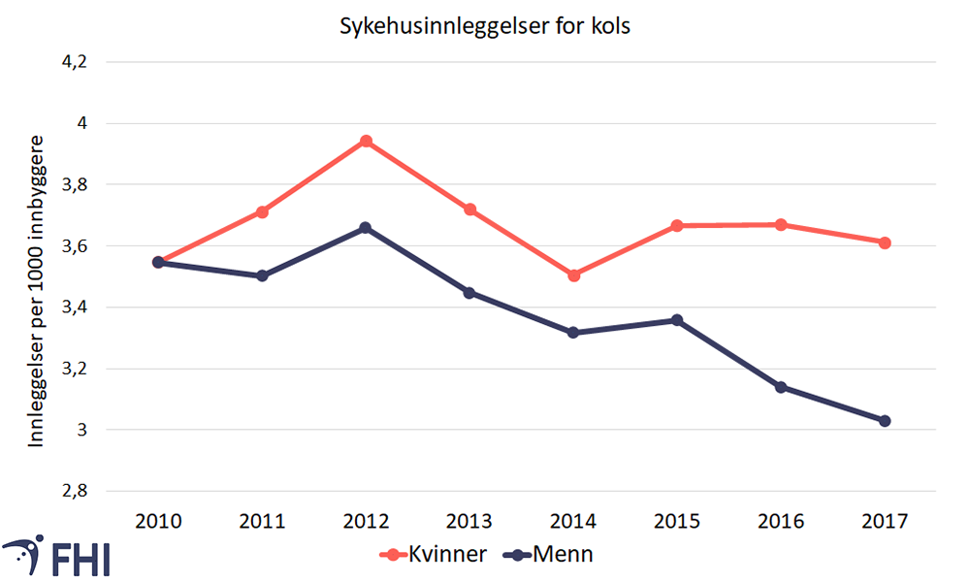
Antall per 1000 nordmenn som legges inn på sykehus for kols har gått ned i perioden 2010-2017 (Melbye et al., 2020). Det gjelder både kvinner og menn, se figur 1.
En studie som så på behandling både på sykehus og primærhelsetjenesten, viste at i perioden 2008 til 2014 var det en viss økning i antallet personer som ble behandlet for kols i helsetjenesten (Skogen et al., 2017). De fleste ble behandlet i primærhelsetjenesten. Dersom det justeres for endringer i alderssammensetningen i befolkningen, har andelen som behandles for kols i hele helsetjenesten var svært stabil i hele perioden 2008-2014; om lag 1 prosent av befolkningen (Skogen et al., 2017).
Tall fra Senter for klinisk dokumentasjon og evaluering viser at om lag 11 000 pasienter var innlagt på sykehus for akutte kolsforverringer i løpet av 2015 (SKDE, 2017). I gjennomsnitt var de innlagt 1,6 ganger i løpet av det året. I gjennomsnitt ble 29,3 prosent av alle primærinnleggelsene etterfulgt av en reinnleggelse innen 30 dager.
Legemiddelbruk
Legemidler mot kols brukes for å dempe daglige symptomer og til behandling av akutte forverringer.
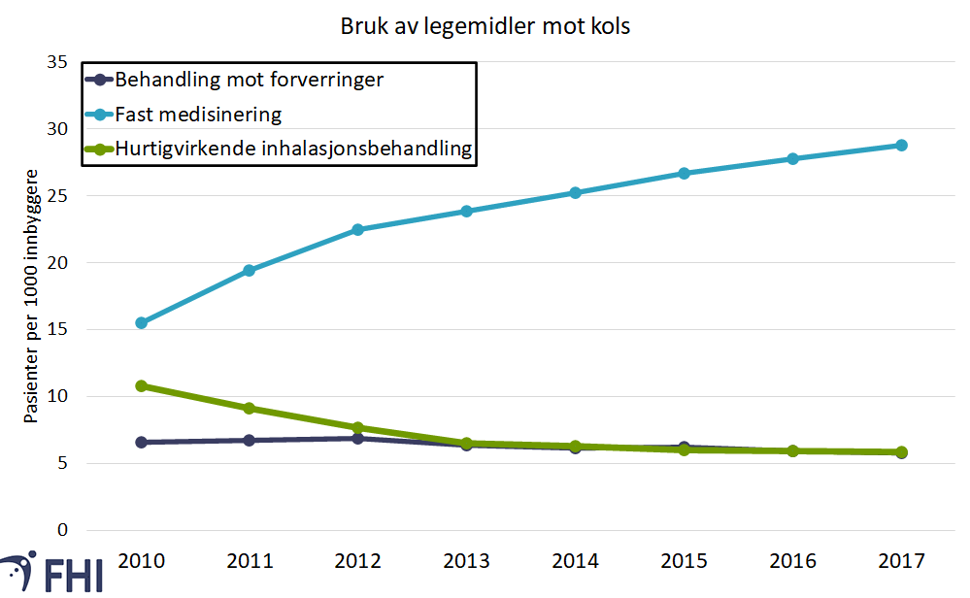
Ifølge data fra Reseptregisteret har andelen som får foreskrevet hurtigvirkende inhalasjonsbehandling eller får behandling mot forverringer gått ned i perioden 2010 til 2017. Andelen som bruker fast medisinering (regelmessig medisinbruk) mot kols har imidlertid økt (figur 2).
Forskjeller i ulike grupper
Forskjeller etter alder
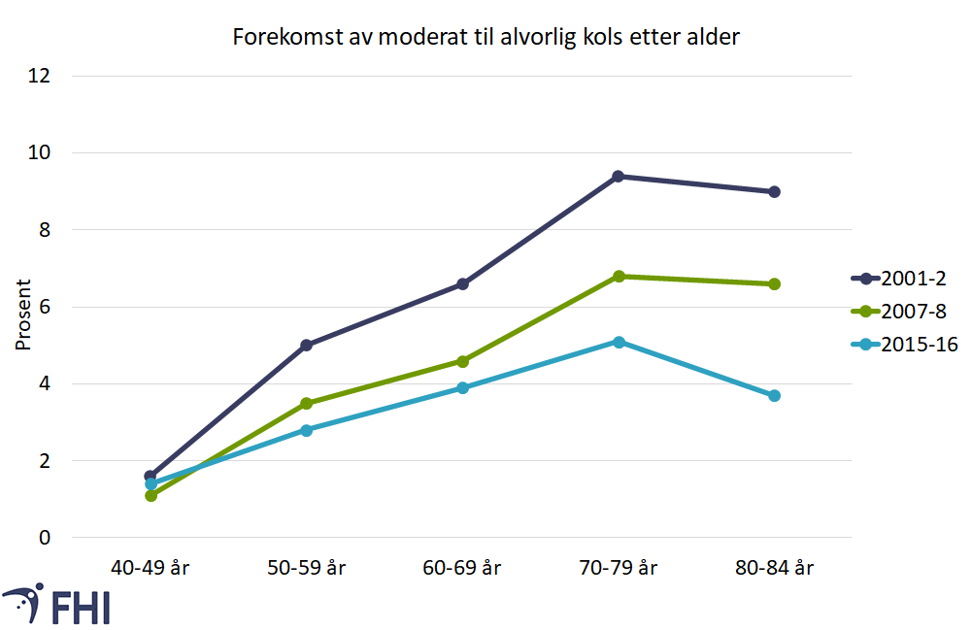
Forekomsten av kols øker med alderen, se figur 3. Økende levealder, også hos personer med kols, bidrar til at antall personer som lever med kols vil holde seg høyt i årene framover. Reduksjonen i antall røykere vil imidlertid redusere antall nye kolstilfeller og motvirke økningen noe.
Kjønnsforskjeller
Helseundersøkelsen i Nord Trøndelag i 1995–1997 og 2006-2008 viste at flere menn enn kvinner hadde kols (Bhatta et al., 2018). Kjønnsforskjellene i kols er imidlertid i ferd med å endre seg, og nå er andelen kvinner og menn med kols omtrent lik, basert på data fra Tromsøundersøkelsen. Det er også en tendens til at det er flere kvinner enn menn som legges inn på sykehus for kols (se figur 1). Ulike røykevaner over tid kan delvis forklare noen av disse utviklingstrekkene (se nedenfor).
Sosioøkonomiske forskjeller
En rekke studier har vist at lav sosioøkonomisk status basert på inntekt og utdannelse gir en økt risiko for kols. Dette gjelder også når en tar hensyn til forskjeller i røykevaner og yrke, som vist i Norge på 1990-tallet (Bakke, Hanoa, & Gulsvik, 1995). En kjenner ikke de underliggende årsakene, men forhold gjennom livsløpet som varierer med sosioøkonomisk status, kan ha betydning for utvikling av kols. Om vi ser nærmere på hvordan sosioøkonomiske forskjeller målt ved inntekt påvirker forventet levealder og årsakspesifikk død ser vi samme tendens for kols som for andre kroniske sykdommer: De med lavest inntekt, kommer dårligst ut (Kinge et al., 2019).
- Les også: Sosiale helseforskjeller i Norge
Dødelighet av kols
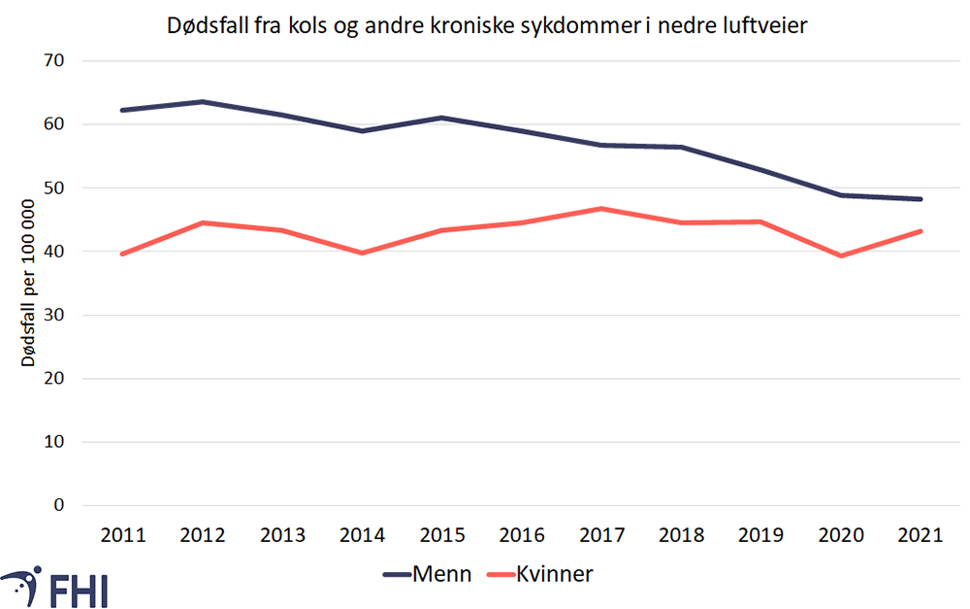
Lungesykdommer, inkludert kols, var den fjerde hyppigst registrerte dødsårsaken i Norge i 2021, etter hjerte- og karsykdommer, kreft og demens, ifølge Dødsårsaksregisteret (Raknes & Sveen, 2022). Dette stemmer godt med tall fra andre vestlige land, se avsnittet om forekomst internasjonalt nedenfor. Figur 4 viser at det var en svak økning i antall dødsfall som følge av kroniske sykdommer i nedre luftveier i perioden 2011 til 2021. Denne statistikken omfatter død av kroniske nedre luftveissykdommer utenom astma, der kols utgjør den viktigste dødsårsaken. Det ser ut til å være flest dødsfall hos kvinner.
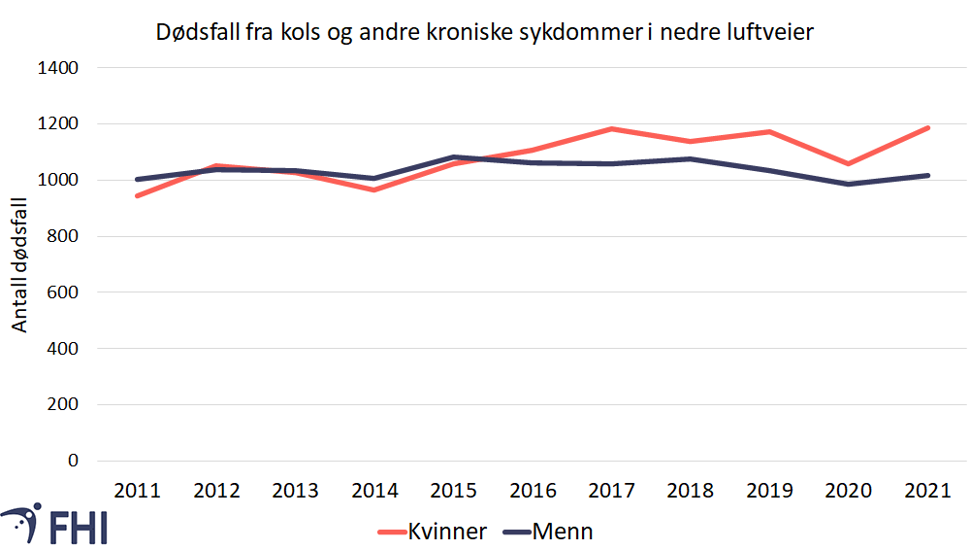
For å sammenligne dødelighet fra år til år, er det imidlertid viktig å ta hensyn til endring av folketallet og økt forventet levetid i befolkningen. Figur 5 viser aldersjusterte tall for dødelighet (dødsfall per 100 000 innbyggere), som tar hensyn til disse endringene. Figuren viser at aldersjustert dødelighet av kols og andre kroniske sykdommer i nedre luftveier er høyest blant menn. Den har imidlertid gått noe ned blant menn siden 2011, men synes å være ganske stabil blant kvinner.
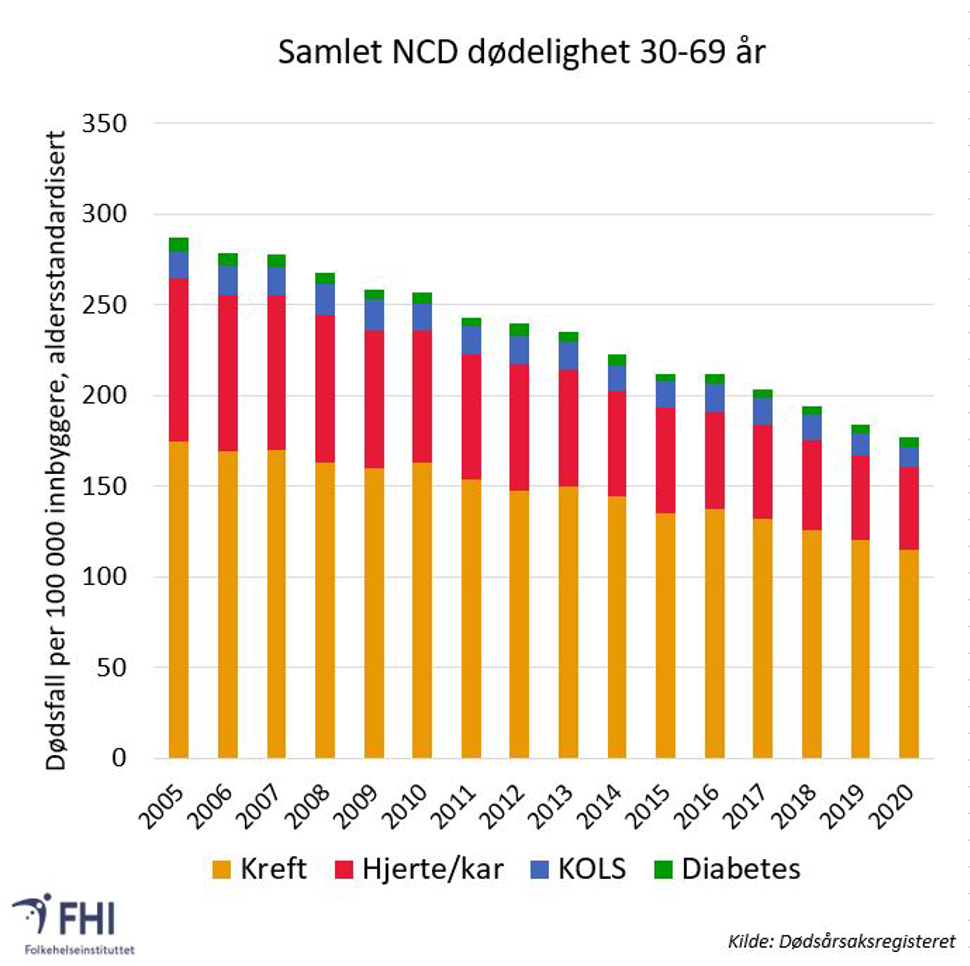
Personer som lider av diabetes eller kronisk lungesykdom får ofte hjerte- og karsykdom eller kreft oppgitt som dødsårsak, slik at betydningen av disse to sykdomsgruppene kan bli undervurdert når Dødsårsaksregisteret brukes som kilde (FHI, 2021). Summen av de fire sykdommene som dødsårsak er imidlertid en god indikator. Figur 6 viser at andelen voksne som dør tidlig (her definert som død i alder 30-69 år) av ikke-smittsomme sykdommer har gått ned i perioden 2005 til 2020.
Kols i andre land
Andelen med kols i ulike befolkninger påvirkes i stor grad av diagnosekriterier. Rapporter fra land i Europa tyder på en lignende forekomst og endring i forekomst som den vi har sett i Norge (Backman et al., 2020; Buist et al., 2007; Mannino & Buist, 2007; Soriano et al., 2010; Vasankari et al., 2010).
Risikofaktorer og forebygging
Årsaksfaktorer
Viktige faktorer som kan påvirke utviklingen av kols er røyking og alder, i tillegg til eksponering for gasser/partikler i jobb. Personer som arbeider i miljøer med blant annet kvartsstøv og metallholdige gasser, eller som arbeider i gruver og tunneler, har økt risiko for kols. Kols kan derfor forebygges ved å redusere eksponering for årsaksfaktorer som røyking og arbeidsrelatert eksponering. Røykeslutt bremser sykdomsutviklingen, tap av lungefunksjon, og vil også gi redusert dødelighet.
Inneklimaet er ofte dårlig i land hvor biomasse brukes til boligoppvarming og matlaging uten at det er skikkelig avtrekk Det er en betydelig årsak til kols i noen land, og da med påvist redusert lungefunksjon helt ned i ung alder.
Dersom man ikke oppnår optimal lungefunksjon under oppveksten, vil senere tap av lungefunksjon gi kols-lignende sykdomsbilde tidligere. Her nevnes eksponering under svangerskapet, komplikasjoner før, under eller etter fødsel, og luftveisinfeksjoner i spedbarnsalder. For tidlig fødsel kan for eksempel føre til lungeskader som kan øke risikoen for kols senere i livet. Ettersom få studier har fulgt lungefunksjon fra barndom til alderdom, er det vanskelig å si i hvor stor grad redusert maksimal lungefunksjon i ung alder, eller økt tap i voksen alder, bidrar til tap i lungefunksjon og dermed symptomer på kols.
Mer om røyking
Røyking er den vanligste årsaken til kols, og kan forklare to av tre tilfeller. Risikoen stiger med økende tobakksforbruk, både når vi måler forbruket i antall sigaretter per dag og røykebelastning over tid (røykeår). Røykere har høyere risiko enn ikke-røykere for å utvikle kols (Johannessen, Omenaas, Bakke, & Gulsvik, 2005 2020; Melbye et al., 2020).
Kvinner begynte tidsmessig å røyke seinere enn menn. Figur 7 viser andel dagligrøykere blant kvinner og menn i perioden 1927-2016. Andelen røykere blant kvinner var betydelig lavere enn blant menn helt frem til slutten av 1960-tallet, mens det de siste årene ikke har vært forskjell mellom kjønnene.
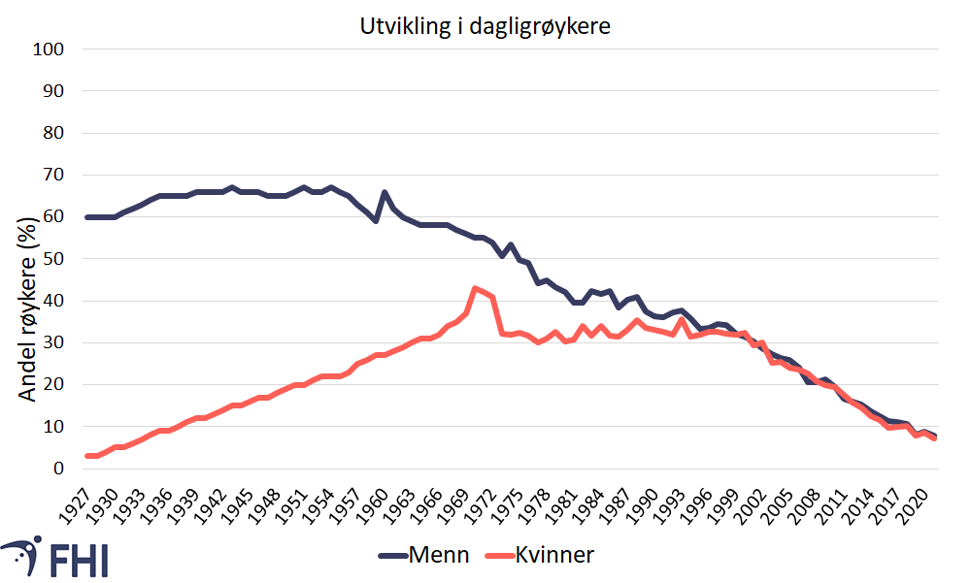
Utvikling av kroniske lungesykdommer har blitt forskjøvet i takt med endringene i røykevaner. Mange kvinner som har røykt i mange år, har nå nådd en alder med økt risiko for kols. Selv om det har vært nedgang i andel røykere både blant menn og kvinner de siste årene, kan skadene av tidligere røyking forklare mye av økningen i forekomst og død av kols blant kvinner. Før sluttet pasienter med kols å røyke i mye mindre grad enn pasienter med hjertesykdom. Nå slutter de i like stor grad (Danielsen, Lochen, Medbo, Vold, & Melbye, 2016).
Røykestopp er derfor det aller viktigste forebyggende tiltaket for å forhindre og begrense tap av lungefunksjon.
Det mangler kunnskap om sammenhengen mellom passiv røyking og utvikling av kols.
Faktorer som kan påvirke sykdomsutviklingen
Luftveisinfeksjoner, særlig virusinfeksjoner, er en viktig årsak til forverring av sykdommen hos pasienter med moderat til alvorlig kols. Det betyr at influensa kan føre til en forverring, og det anbefales derfor at kols-pasienter tar influensavaksine (FHI, 2022). Videre ser det ut som risikoen for alvorlig forløp av covid-19-sykdom er økt for personer som har kronisk lungesykdom. Vi har imidlertid ikke holdepunkter for at coronaviruset smitter lettere til personer med kronisk lungesykdom enn befolkningen for øvrig. Resultatene fra en omfattende litteraturstudie fra 2020 antyder at kronisk lungesykdom gir høyere risiko for alvorlig forløp av covid-19 enn astma (Zhao et al., 2020).
- Les mer om kols og covid-19: Råd og informasjon til risikogrupper og pårørende
Nær kontakt med barnebarn og andre mindreårige vil være en viktig kilde for smitte. Tiltak ved koronapandemien har bidratt til reduksjon i forverringer av sykdommen blant personer med lungesykdom. Pasientene bør derfor informeres om betydningen av å begrense eksponering for smitte, håndvask, avstand og bruk av munnbind.
Utendørs luftforurensning kan også forverre sykdommen og gi økt symptomer hos personer med kols.
Trening som forbedrer kondisjonen og gir økt muskelstyrke vil gi bedre fysisk funksjon, lindre symptomer og øke livskvalitet. Det er ikke vist bedring av lungefunksjon, men økt kondisjon øker yteevne med den begrensede lungefunksjonen pasienten måtte ha.
Adekvat kosthold er også viktig. Personer med alvorlig kols har ofte for lav vekt og er underernærte. Vektøkning bør tilstrebes, men er vanskelig for de med alvorlig kols på grunn av redusert matlyst, tungpustethet ved matinntak og lite overskudd til å lage variert mat.
Familiehistorie og arvelighet
Økt risiko for å utvikle kols kan også skyldes arvelige faktorer. Den mest kjente genfeilen gir lave nivåer av proteinet alpha-1 antitrypsin som bidrar til økt tap av lungefunksjon.
Kolspasienter har ofte flere kroniske sykdommer
- Kolspasienter har økt risiko for å få flere andre kroniske sykdommer (Rabe, Wedzicha, & Wouters, 2013). Det er uklart i hvilken grad dette skyldes at kols bidrar til generell betennelse i kroppen, eller felles risikofaktorer for kols og andre sykdommer. Dette gjelder hjerte- og karsykdommer, beinskjørhet, diabetes og muskelsvakhet. Mange av disse sykdommer påvirker risiko for død av kols. Angst og depresjon har også betydning. En studie fra HUNT viser at pasienter med kols med symptomer på angst og depresjon hadde økt dødelighet, men at redusert angst over tid bidro til lavere dødelighet (Vikjord, Brumpton, Mai, Vanfleteren, & Langhammer, 2020).
- Økt risiko for lungekreft og hjertesvikt har sammenheng med forandringer som skjer i lungene, felles risikofaktor for disse er røyking.
- Økt trykk i lungenes blodårer pga. lavere oksygennivå øker belastningen for hjertet og kan derfor bidra til hjertesvikt.
- Inaktivitet, mangelfullt kosthold og lite soleksponering på grunn av kolssykdommen kan øke risikoen for beinskjørhet, brudd og overvekt. Høye daglige doser med steroider (kortison) over lang tid, eller gjentatte kurer ved forverrelse, gir også økt risiko for beinskjørhet. Det øker også risikoen for brudd, og tynn og skjør hud med økte hudblødninger.
Behandling
Behandling kan lindre symptomer, redusere antall forverrelser og bedre livskvalitet. Men har man først utviklet kols, kan ikke behandling reparere den tapte lungefunksjonen. Røykestopp kan imidlertid bremse forverring av sykdommen og ytterligere tap av lungefunksjonen (Eagan, Gulsvik, Eide, & Bakke, 2004).
Legemidler og ulike tiltak kan lindre symptomene. Det viktigste argumentet for å påvise sykdommen tidlig, er at det kan bidra til tidligst mulig røykeslutt (Danielsen et al., 2016).
Kondisjons- og styrkefremmende trening er viktig for å øke toleransen for fysisk aktivitet med lavere respirasjonsarbeid. Slik aktivitet er klart gunstig både for funksjonsnivå og livskvalitet
Pasienter med moderat til alvorlig kols har ofte redusert livskvalitet pga. redusert fysisk yteevne, mobilitet og ensomhet. I tillegg begrenses sosial omgang for de som ikke klarer å slutte med røyking, da dette ikke lenger er akseptert på sosiale arenaer. Forutsatt at pasienten klarer å slutte å røyke og kommer inn i en mer aktiv livsstil, så har de fleste en god prognose for videre liv.
Framtidige utfordringer
- Få bedre oversikt over forekomsten og alvorlighetsgraden av kols i den norske befolkningen og hvordan dette gjenspeiles i bruk av primær og spesialisthelsetjenester.
- Øke kunnskapen om hvordan kjønn, sosial ulikhet og livstil påvirker forekomst og alvorlighetsgrad.
- Evaluere diagnostiske kriterier og inndeling i alvorlighetsgrad av sykdommen
- Evaluere kvaliteten på kolsopplysninger i norske helseregistre.
- Øke kunnskapen om komorbiditet (det å ha flere sykdommer samtidig) og forløp av kols.
- Fremme røykeslutt generelt og spesielt blant personer med kols.
Datagrunnlag
Følgende datagrunnlag er benyttet:
- Helseregistre: Dødsårsaksregisteret, Reseptregisteret, Norsk pasientregister (NPR), Registeret for kontroll og utbetaling av helserefusjon (KUHR) i Helsedirektoratet,
- Publikasjoner som baserer seg på data fra befolkningsundersøkelser som Tromsø-undersøkelsene og Helseundersøkelsen i Trøndelag (HUNT).

