Evaluering og revisjon av råd om BCG-vaksinasjon gjeldende fra 1. juni 2018
Notat
|Publisert
Notatet er skrevet av fagdirektør Hanne Nøkleby og overlege Trude Arnesen februar 2018 i samarbeid med den nasjonale tuberkulosekomiteen.
Last ned
Hovedbudskap
Problemstillinger og konklusjoner
Dette notatet belyser to problemstillinger:
1) Evaluering av endring i BCG-anbefaling i 2009.
Konklusjon: Det har ikke vært noen økning av meldte tuberkulosetilfeller i alderskohortene som ikke har fått tilbud om BCG-vaksine i ungdomsskolealder siden dette ble tatt ut av barnevaksinasjonsprogrammet i 2009.
2) Bør råd om vaksinasjon av helsepersonell og studenter som tar en helseutdannelse revurderes?
Konklusjon: Etter gjennomgang av litteratur, epidemiologi, andre lands valg og andre relevante hensyn forelagt for og diskutert i tuberkulosekomiteen 15/12 -2017 slik det framkommer i notatet, kom man fram til følgende anbefaling:
BCG vaksinasjon for personer med risiko for smitte i yrkessammenheng
Fordi tuberkuloseforekomsten i Norge i dag er svært lav, gis det fra 1/6- 2018 ikke lenger en generell anbefaling om BCG-vaksinasjon av helsepersonell eller studenter i helsefag.
Dersom en arbeidstaker skal jobbe i et miljø med kjent økt risiko for tuberkulosesmitte, skal likevel arbeidsgiver, etter §6 i «Forskrift om utførelse av arbeid, bruk av arbeidsutstyr og tilhørende tekniske krav», gjøre en risikovurdering av smittefare. På bakgrunn av risikovurderingen, vurderes smittereduserende tiltak, som BCG-vaksinasjon, bruk av verneutstyr og generell hygiene. De ansatte må få informasjon om egen smitterisiko og nødvendig opplæring.
Folkehelseinstituttets anbefaling om BCG-vaksine i yrkessammenheng vil vanligvis bare omfatte helsepersonell i spesialisthelsetjenesten som over tid (ca. 3 måneder) skal arbeide med:
- voksne pasienter med smittsom lungetuberkulose
- dyrkning av mykobakterier i mikrobiologisk laboratorium
Ved særlige forhold og etter individuell vurdering kan BCG-vaksine også være aktuelt for enkelte andre ansatte i helsetjenesten, i fengsel eller i ankomstmottak, eller ved utenlandsreiser. Dette kan gjelde dersom det både er forventet høy forekomst av tuberkulose i arbeidsmiljøet og den ansattes arbeidsoppgaver har en karakter som gir økt risiko for langvarig eksponering. Det er vanligvis ikke grunn til å anbefale vaksine for personell ved barneavdelinger, fordi barn er mindre smittsomme enn voksne, og fordi det er færre tilfeller av tuberkulose hos barn.
Anbefalingen gjelder tidligere uvaksinerte uten kontraindikasjoner for BCG-vaksine. Det er sjelden aktuelt å vaksinere arbeidstakere over 35 år, fordi effekten i denne aldersgruppen er usikker. Dersom det er tvil om indikasjon og arbeidstakeren ønsker BCG vaksinasjon, er det ikke noe i veien for å tilby dette. Beskyttelse av vaksinen kan ventes først etter 6 – 8 uker.
All vaksinasjon i Norge er frivillig, men arbeidstaker har plikt til å medvirke til å redusere risiko. Dersom arbeidsgiveren vurderer at vaksinasjon gir vesentlig reduksjon av smitterisiko forbundet med å utføre bestemte oppgaver, men arbeidstakeren ikke tar imot vaksinasjon, kan arbeidsgiveren nekte dem å utføre disse oppgavene.
Sammendrag
Revisjon av råd om BCG vaksinasjon i 2009
Fram til 2009 var gjeldende anbefaling at alle tuberkulinnegative 12-14 åringer skulle få tilbud om BCG-vaksine. Ettersom forekomsten av tuberkulose i Norge falt og ble svært lav i denne gruppen, ble det diskutert om det var riktig å vaksinere hele ungdomsskolekull. En arbeidsgruppe nedsatt at FHI anslo at «Med dagens forekomst av tuberkulose anslås det at BCG-vaksinasjon av ca 50 000 norske ungdommer årlig vil forebygge 1-3 tuberkulosetilfeller i aldersgruppen 15-29 år». Dette fant man ikke kostnadseffektivt, og ungdomsskolevaksinasjonen ble avsluttet (1).
Derimot opprettholdt man at grupper med særskilt risiko skulle få tilbud om BCG vaksine, inkludert:
- barn med en eller to foreldre fra et høyendemisk land,
- personer under 35 år som skulle på lengre reise til et høyendemisk land,
- individer med særskilt risiko på leges anbefaling og
- arbeidstakere med særskilt risiko.
Gjeldende vaksinasjonsråd høsten 2017
Gjeldende vaksinasjonsråd for arbeidstakere med særskilt risiko beskrives slik i Vaksinasjonshåndboka (2) høsten 2017:
Personer med risiko for smitte i yrkessammenheng, i henhold til forskrift om utførelse av arbeid Særlige aktuelle grupper er:
- Helsepersonell som skal ha direkte pasientkontakt eller arbeide i laboratorier som driver tuberkulosediagnostikk
- Helsefagstudenter som skal ha direkte pasientkontakt eller arbeide i laboratorier som driver tuberkulosediagnostikk i 3 md eller mer (se Ansvarsfordeling og finansiering av BCG-vaksinasjon under)
- Andre arbeidstakere med særskilt risiko for tuberkulosesmitte, risikovurdering er arbeidsgivers ansvar
Etter 2009 er ikke lenger hele årskullet er vaksinert, og de øvrige anbefalingene har derfor, relativt sett, fått økt betydning. Dette har man blant annet merket når de første uvaksinerte ungdomskullene begynte på helsefaglige studier. Det har vært uklart hvem som hadde ansvar for risikovurdering og BCG vaksinasjonen, studiestedene eller praksisstedet. FHI har vært av den mening at det bør gjøres ved studiestedene. I brev til FHI av 6/3 -14 konkluderte imidlertid Arbeids- og sosial departementet med at det var praksisstedet og ikke studiestedet som har arbeidsgiveransvaret, og at praksisstedet derfor er ansvarlig for risikovurdering og å tilby utplasserte studenter BCG-vaksine. FHI tok dette opp med Helse- og omsorgsdepartementet (HOD), og argumenterte med at det i praksis neppe er gjennomførbart at alle praksisstedene skal arrangere BCG-vaksinasjon 6 uker før utplassering. HOD svarte i et brev av 25/4- 14 at dette fulgte av arbeidsgiveransvaret. FHI gir likevel råd om at studiestedene bør legge til rette for BCG- vaksinering, selv om de formelt sett ikke har dette ansvaret (4).
Dekningsgrad av BCG-vaksinering av spedbarn med foreldre fra land med høy forekomst
En norsk undersøkelse (5) viser at av spedbarn med indikasjon for BCG-vaksinasjon på grunn av foreldrenes opphavsland, ble mellom 70 og 90 % vaksinert.
Tabell 1. Barn født 2007 – 2010 og fulgt opp til alder 2 år (5):
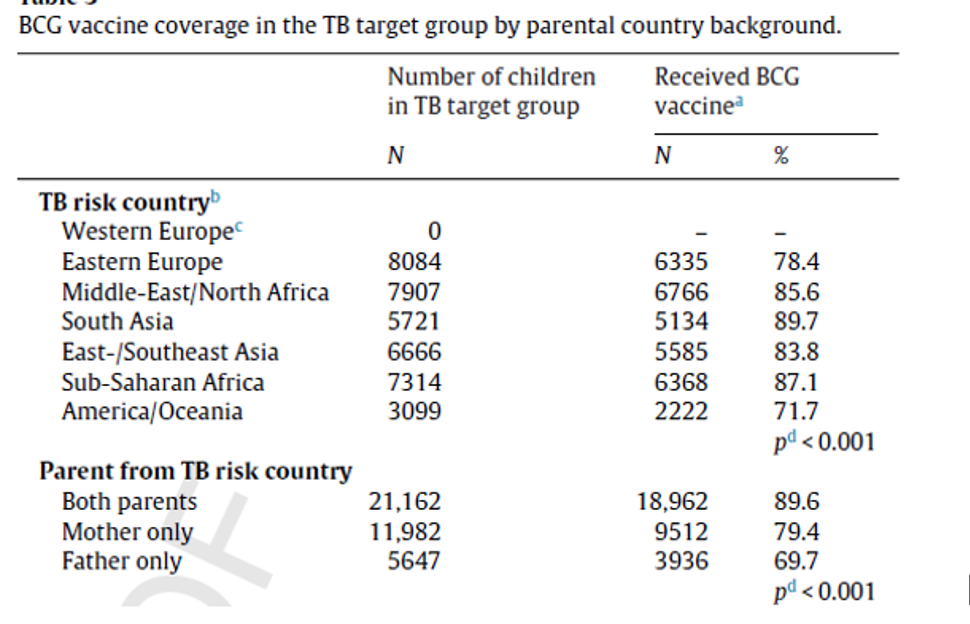
Vaksinasjonsdekningen er høyest hvis begge foreldrene er fra høyinsidens-land og foreldrene kommer fra land som helsepersonell umiddelbart vil forbinde med tuberkuloserisiko. Studien dekker år før og etter avslutning av generell vaksinering, men det er vanskelig å tenke seg at den endringen spiller noen rolle for vaksinering av spedbarn i denne risikogruppen.
Med samme beregningsmåte for barn født i 2015 var det 10 072 av totalt 59 757 nyfødte, dvs. en sjettedel, som hadde enten mor eller far eller begge fra et land med høy forekomst av tuberkulose og derfor indikasjon for BCG-vaksinasjon.

Hva vet vi om BCG-vaksinering hos studenter innen helsefag?
Data om vaksinasjonsdekning for voksne er mindre fullstendig enn tilsvarende data for barn. Det var i 2016 meldt 2662 BCG vaksinerte i aldersgruppen 18-27 (tabell 2).
Tabell 2. Antall BCG-vaksinerte i årene 2011-2016 etter alder vd vaksinasjon registrert i SYSVAK
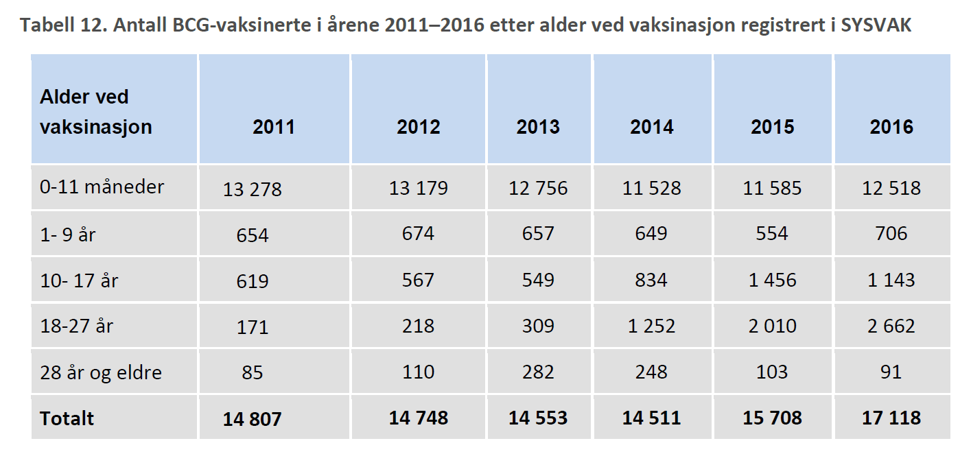
Vi kan ikke utfra dette si noe sikkert om vaksinasjonsdekning av BCG hos helsestudentene, men tallene antyder at dekningen i denne gruppen er lavere enn hos spedbarn. Anekdotisk informasjon fra rådgivningen tyder på at vaksineringen er vanskelig å gjennomføre i praksis.
Problemstilling 1) Er det blitt mer tuberkulose blant norskfødte etter endringen i 2009?
De senere årene har de fleste av tuberkulosepasientene som blir meldt i Norge (80–90 %), vært utenlandsfødte. Totalantallet avspeiler derfor innvandringspolitikken mer enn forebyggende tiltak.
Hvis man kun ser på norskfødte, ser man en nedgang i antall tuberkulosetilfeller etter årtusenskiftet, fra 70-80 tilfeller per år i begynnelsen av 2000, til under 40 per år de siste par årene (figur 1).
Figur 1:
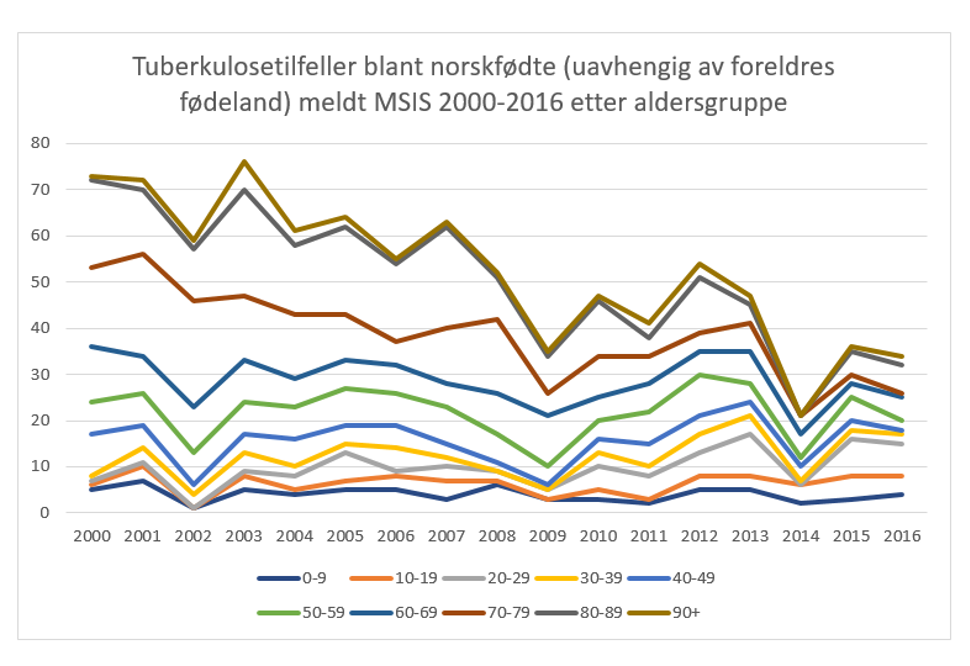
Den nedadgående trenden har vært sterkest i de eldste aldersgruppene, der alle stort sett er vaksinerte og BCG-vaksinen har minst innflytelse.
Endringen i BCG-rådene i 2009 omfattet imidlertid ikke alle norskfødte. Norskfødte spedbarn med en eller to foreldre fra et land med høy forekomst ble anbefalt BCG-vaksinasjon både før og etter 2009.
Vi har ikke data på foreldres fødeland fra årene før 2007.
Figur 2 viser meldte tuberkulosetilfeller etter alder, med en fargekode som viser om tilfellet tilhører en alderskohort som er blitt tilbudt vaksinasjon eller ikke. Tallene omfatter bare norskfødte som ikke har en eller to foreldre fra et høyendemisk land, fordi disse jo skal ha blitt tilbudt vaksine som spedbarn.
Figur 2: Tuberkulosesykdom hos norskfødte med to norskfødte foreldre* i alderskohorter som er blitt tilbuds (gult) eller ikke tilbudt (rosa) BCG-vaksine meldte MSIS 2001-2016
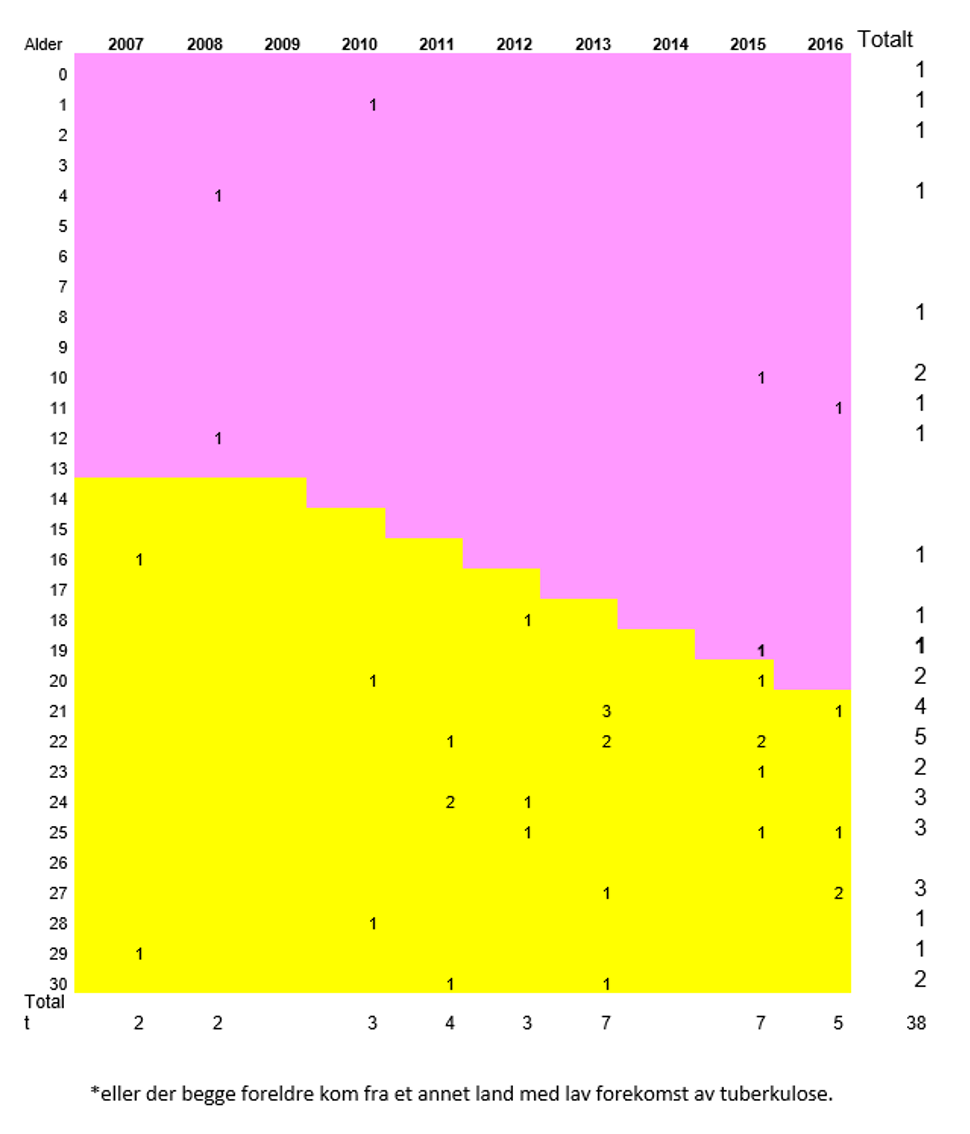
I figur 2 framkommer det at det bare har vært ett enkelt tuberkulosetilfelle i en aldersgruppe som ville vært vaksinert dersom man ikke hadde endret anbefalingen i 2009 (pasienten var 19 år i 2015).
Det er totalt sett svært få tuberkulosetilfeller blant norskfødte med to norskfødte foreldre, og i de fleste aldersgrupper er det for få tilfeller til å gjøre en analyse.
Videre kan man se på om trenden i ulike aldersgrupper har vært oppad- eller nedadgående etter endringen i 2009. «Incident rate ratio» som gjengis i tabell 3 viser en signifikant reduksjon i de eldste gruppene og ingen signifikant endring i aldersgruppa 40- 69 år. I aldersgruppen 10-39 har det vært en mulig oppadgående trend, med en «incident rate ratio» på 1,13 med en p verdi på 0,07. I aldersgruppen 0-9 er det for få tilfeller til å kjøre noen analyse.
Tabell 3. ICIDENT RATE RATION, norskfødte med norskfødte foreldre 2009-2016 etter aldersgruppe
Totalt: signifikant nedadgående trend IRR=0.94 (0.89, 0.99)
0-9: For få tilfeller til å vurdere trend
10-39: mulig oppadgående trend, IRR=1.13 (0.99, 1.30) (p=0.071)
40-49: ingen signifikant endring
50-59: ingen signifikant endring
60-69: ingen signifikant endring
70-79: signifikant nedgang, IRR=0.85 (0.73, 0.99)
80-89: signifikant nedgang, IRR=0.88 (0.78, 0.99)
90+: ingen signifikant endring
Den mulige oppadgående trenden i aldersgruppa 10-39 forklares hovedsakelig ved et utbrudd ved en utdanningsinstitusjon i 2013. De fleste av de norskfødte som ble syke da, var allerede BCG-vaksinert (6).
Konklusjon på problemstilling 1
Etter gjennomgang og analyse av meldte tuberkulosetilfeller er det ikke funnet noen økning av meldte tuberkulosetilfeller i alderskohortene som ikke har fått tilbud om BCG-vaksine i ungdomsskolealder siden dette ble tatt ut av barnevaksinasjonsprogrammet i 2009.
Problemstilling 2). Bør råd om BCG vaksinasjon av studenter som tar en helseutdannelse og helsepersonell endres?
Hva vet vi om tuberkulosesykdom meldt hos helsepersonell?
En betydelig del av den norske befolkning er helsepersonell, og de kan også smittes utenfor jobben.
I tabell 2 framgår det at det i 17- årsperioden var meldt om TB hos 23 norskfødte helsearbeidere. Over en periode på nesten 17 år er dette svært lite, avhengig av hvem man definerer som helsepersonell, og hvor mange av disse som er norskfødte (18). Vi har imidlertid ikke gode data på yrke i MSIS, langt de fleste melder ikke fra om dette. Vi antar, men vet ikke, at klinikere i større grad melder dersom pasienten er helsepersonell, fordi de vil oppfatte det som relevant informasjon om helsepersonell kan ha blitt smittet på jobben.
| Yrke | Alle | Norskfødte |
|
Helsepersonell |
114 |
23 |
|
Matpersonell |
76 |
4 |
|
Undervisningspersonell |
46 |
12 |
|
Au pair |
78 |
- |
|
Barnehagebarn |
10 |
9 |
|
Student /elev |
400 |
23 |
|
Annet |
469 |
71 |
|
Ukjent |
13 |
1 |
|
Tom |
4155 |
703 |
|
Totalt |
5361 |
848 |
Tuberkulosetilfeller hos barn – lite smittepress på barneavdelinger
Barn som gruppe er mindre smittsomme enn voksne. Som gruppe vil bare 10-15 % av barn være mikroskopi-positive for syrefaste staver (7). De har også mindre kavernedannelse og hostekraft.
I perioden 2010-2017 har det vært til sammen vært meldt 174 tilfeller av lungetuberkulose hos barn under 18 år i Norge, hvorav 109 har vært dyrkningspositive. Svar på direkte mikroskopi er kjent hos 46, og av disse har 8 (17%) vært direkte mikroskopipositive. Det har bare vært ett barn under 18 år med MDR lungetuberkulose i 7-årsperioden. Det vil si at det i gjennomsnitt per år i Norge har vært 16 tilfeller av dyrkningspositiv lunge TB hos barn per år, og langt under en med MDR TB i året.
Ved kjent tuberkulose iverksettes høy grad av beskyttelse. Når man sammenholder det lave antallet barn med lunge tuberkulose, det særdeles lave antallet barn med MDR TB og det at barn er mindre smittsomme enn voksne, tilsier det at smittepresset på barneavdelinger i Norge i dag er så lavt at det ikke er grunn for rutinemessig BCG vaksine til ansatte der.
BCG-vaksinering av helsepersonell – hva gjør andre land med lav forekomst?
Marco Bo & Carla Maria Zotti (8) skrev i 2016 en oversiktsanalyse over europeiske BCG strategier for helsepersonell som viste bildet i figur 3. Siden da har Sverige og Storbritannia endret politikk.
Figur 3: Bo & Zotti 2016: Europeiske BCG strategier for helsepersonell (8)
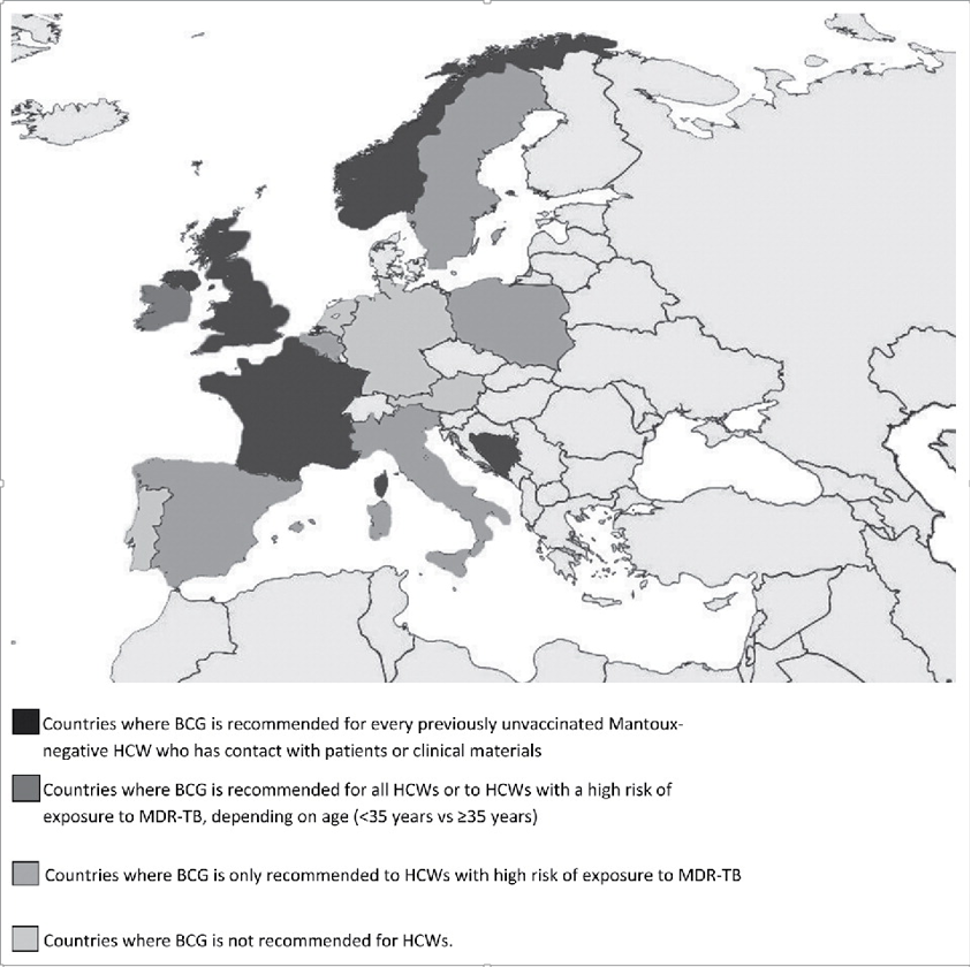
Sverige har sommeren 2017 gitt ut nye retningslinjer, og vaksinerer ikke lenger helsepersonell eller personer over 35 år.
Storbritannia: Tidligere anbefalinger: BCG-vaksine ble anbefalt til helsepersonell og ansatte i NHS som kommer i kontakt med pasienter eller prøver, uavhengig av alder, hvis de ikke har vært vaksinert før og har negativ Mantoux eller IGRA-test.
BCG-anbefalingene er nå underrevisjon. Informasjon fra dr Dominik Zenner: Nye retningslinjer vil stramme inn indikasjonen og kun anbefale BCG-vaksinasjon for personer med direkte kontakt med dyr eller mennesker med tuberkulose eller TB prøver.
Danmark vaksinerer ikke helsepersonell, og ingen voksne.
Finland har ingen anbefaling om BCG til noen gruppe av voksne (heller ikke dem som f.eks. skulle ta seg av asylsøkere). Begrunnelsen er dårlig effekt hos voksne.
Tyskland har ikke anbefalt BCG til noen etter 1998. Vaksinen er ikke tilgjengelig.
Nederland anbefaler ikke BCG-vaksine til personer over 12 år.
Irland anbefaler ikke BCG-vaksine til helsepersonell generelt. Men de anbefaler vaksine til uvaksinerte personer under 35 år med negativ tuberkulintest i følgende yrkesgrupper:
- De som arbeider på veterinærlaboratorier/slakterier med dyr som er mottagelige for TB
- Fengselsarbeidere som arbeider direkte med fanger
- Personale på institusjoner for eldre
- Personale på institusjoner for hjemløse
- Personale som jobber med flyktninger eller asylsøkere
Australia (New South Wales):
Eneste indikasjon: til barn under 5 år som skal være lenge i høyendemiskeland. Til nyfødte med spedalskhet i familien.
USA (CDC) er kjent for å ikke ville bruke BCG-vaksine, men har likevel noen indikasjoner:
Barn: Bare ved kontakt med kjent TB-sykdom.
Helsepersonell. BCG-vaksine til helsepersonell bør vurderes på individuell basis hvis de arbeider med TB-pasienter under følgende forhold:
- En høy andel av pasientene er infisert med mykobakterier resistente mot både isoniazid og rifampicin
- Det pågår smitte med slike resistente stammer til helsepersonell
- Omfattende forholdsregler for TB-kontroll er iverksatt uten at smittespredningen er stoppet.
Hvor godt virker vaksinen for unge voksne?
Et enkelt litteratursøk på «BCG vaccine effectiveness» resulterte i 8 artikler publisert mellom 1994 og 2017. Fem av artiklene beskrev langtidsoppfølging av vaksinerte og uvaksinerte befolkningsgrupper, enten ved direkte oppfølging eller gjennom registerdata. De tre siste var litteraturgjennomganger/ metaanalyser. De fleste studiene anga VE mot infeksjon målt ved tuberkulintest eller IGRA til ca.20 %. VE mot sykdom var høyere, rundt 50 %. Studiene dokumenterte beskyttelse i opptil 40 år, men beskyttelsen avtok etter 20 år i de fleste studiene. Alder ved vaksinasjon var ikke avgjørende, men VE var høyest der deltakerne var dokumentert tuberkulin negative på vaksinasjonstidspunktet. Beskyttelsen var gjennomgående høyere jo lenger fra ekvator studien var foretatt (tabell 5, ref. 9– 16).
Det foreligger også en studie som sammenligner effekt av forskjellige BCG-vaksinasjonsprogram i de nordiske landene. Studien konkluderer med at vaksinasjon av nyfødte i Finland gir beskyttelse i alderen 0 til 14 år og skolebarnsvaksinasjon i Norge gir beskyttelse i alderen 15 – 29 år (17).
WHOs vaksinerådgivningsgruppe SAGE (Strategic Advisory Group of Experts on Immunization) diskuterte effekt av BCG-vaksine på sitt møte I oktober 2017. I den forbindelse var det gjort en betydelig bredere litteraturgjennomgang enn den som er beskrevet her. Konklusjonene var imidlertid de samme.
| Referanse | Studie | Resultat |
|
Aronson et al. Long-term efficacy of BCG vaccine in American Indians and Alaska Natives: A 60-year follow-up study JAMA 2004
|
Oppfølging av placebokontrollert studie i Alaska. Ca. 3000 deltakere i alder 1 – 20 år (gjennomsnitt 7,8) ble vaksinert i perioden 1935-38 Aktiv oppfølging på individnivå til 1947, gjennomgang av dokumentasjon videre til 1998. |
Beskyttelsen mot tuberkulose var 52 % (27 – 69 %) for perioden 1948 – 1998
|
|
Briassoulis et al. BCG vaccination at three different age groups: response and effectiveness. J Immun Based Therapies and vaccines. 2005
|
Barn vaksinert ved 6, 12 og 15 år. Ca. 1100 barn (?). Oppfølging av arr, tuberkulinreaksjon og TB-forekomst gjennom 10 år. TB-forekomst ble sammenlignet med ikke-vaksinerte i nabodistrikt |
Klart lavere forekomst av TB i aldergruppen 14 til 24 år blant vaksinerte enn blant ikke vaksinerte, men studieopplegget gjør statistikken uklar |
|
Mangtani et al. Observational study to estimate the changes in the effectiveness of bacillus Calmette-Guerin (BCG) vaccination with time since vaccination for preventing tuberculosis in the UK Health Technol Assess 2017
|
2 case-control studier for å vurdere varighet av beskyttelse etter BCG-vaksinering i UK. Hvite ble vaksinert i skolealder, og vurdert 10 – 29 år etter vaksinering. Minoritetsgrupper ble vaksinert i spedbarnalder og vurdert etter 0 – 19 år senere |
Spedbarn hadde god effekt opp til 10 års alder, deretter avtagende. Skolebarn, som i hovedsak var tuberkulinestet for vaksinering, hadde over 50 % beskyttelse opp til 20 år, deretter avtagende.
|
|
Michelsen et al. The effectiveness of BCG vaccination in preventing Mycobacterium tuberculosis infection and disease in Greenland Thorax 2014 |
Insidens og prevalens av tuberkulose på Grønland i kohortene født 1982 - 2006. BCG-vaksinasjon av nyfødte ble innført i 1955, stoppet i 1991, men gjeninnført i 1997. Undersøkte prevalens av infeksjon med IGRA-test og insidens av tuberkulose |
Prevalens av infeksjon: 23 % av de vaksinerte var Quantiferon positive, 57 % av de ikke-vaksinerte (VE 22 %). Insidens av TB: 4 % hos vaksinerte, 11 % hos de ikke-vaksinerte (VE 50 %). VE var like høy hos personer over og under 15 år.
|
|
Nguipdop-Djomo et al. Duration of BCG protection against tuberculosis and change in effectiveness with time since vaccination in Norway: a retrospective population-based cohort study. Lancet Infect Dis 2016
|
Retrospektiv studie av effekt personer mellom 12 og 50 år som inngikk i siste del av det norske skjermbildeunderskelsesprogrammet i årene 1962 – 1975. Alle var tuberkulin negative på tidspunktet for injeksjon/vaksinering. Gruppen omfattet ca. 300 000 vaksinerte og 83 500 ikke-vaksinerte. Alle ble fulgt opp til de fikk tuberkulose, døde eller til utgangen av 2011. Gjennomsnittlig oppfølgingstid var 41 år |
Forekomsten av tuberkulose var 3,3/100 000 hos uvaksinerte og 1,3/100 000 hos vaksinerte, og dobbelt så høy hos menn som hos kvinner. VE mot tuberkulose var 51 % de første 10 årene, 58 % 10 – 20 år, ca. 40 % de neste 20 årene (gjennomsnitt 49 % over 40 år). VE mot lungetuberkulose var 55 % over 40 år (ca. 40 % de siste 20 årene), altså bedre effekt mot lunge-tb enn mot all tb. |
|
Colditz et al. Efficacy of bcg vaccine in the prevention of tuberculosis: Meta-analysis of the published literature JAMA 1994
|
Metaanalyse. 14 prospektive studier og 12 case-control studier ble inkludert. De fleste var vaksinert som spedbarn, men noe i høyere alder. |
Prospektive studier viste 51 % beskyttelse mot TB, 71 % beskyttelse mot død av TB. Case-control studier viste 50 % beskyttelse. Alder ved vaksinasjon var ikke avgjørende for effekt. Forskjellen mellom studier kunne best forklares med breddegrad og datakvalitet |
|
Mangtani et al. Protection by BCG Vaccine Against Tuberculosis: A Systematic Review of Randomized Controlled Trials CID 2014 |
Litteraturgjennomgang, der man inkluderte 18 artikler om lunge-tb og 6 om meningitt/miliær tb. |
Effekten mot lungetuberkulose varierte fra nær 80 % til 0. Effekten var høyest hos spedbarn og hos skolebarn som var tuberkulintestet på forhånd. Effekten var klart bedre lenger fra ekvator. Det ble funnet lav eller ingen effekt mellom 0 og 20. breddegrad. |
|
Roy et al. Effect of BCG vaccination against <em>Mycobacterium tuberculosis</em> infection in children: systematic review and meta-analysis. BMJ 2014
|
Litteraturgjennomgang som omfattet 14 studier med 3855 deltakere: Effekt av BCG mot tuberkuloseinfeksjon, vurdert ved IGRA. Omfatter barn under 16 år som nylig har vært eksponert for tuberkulose. 6 av studiene hadde informasjon om utvikling til sykdom.
|
VE mot infeksjon var 19 %. I de 6 studiene som også rapporterte om sykdom, var VE 27 % mot infeksjon og 71 % mot sykdom. Hos dem som var infisert, ga BCG 58 % beskyttelse mot utvikling av sykdom. Beskyttelsen var uavhengig av alder over eller under 5 år på vaksinasjonstidspunktet
|
Det foreligger også to artikler om forekomst av tuberkulose blant norsk helsepersonell som arbeider med tuberkulosepasienter. Begge viser at risikoen for tuberkulosesmitte til helsepersonell er lav (18, 19).
Andre hensyn som har vært diskutert
Vaksinerådgivningsgruppa ved Folkehelseinstituttet har diskutert hvorvidt det er utbredt frykt for tuberkulose og oppfatning av at det ville være farlig å slutte med rutinevaksinering blant helsepersonell. Gjennom sitt arbeid med å besvare spørsmål fra helsepersonell har de god føling med hvilke strømninger som beveger seg i den gruppen. Deres vurdering er at å slutte med rutinemessig vaksinering av helsepersonell ikke vil bli oppfattet som en stor endring.
Det har også vært diskutert om man bør ta hensyn til mulige sekundærgevinster av vaksinen. Det avvises fordi det etter det vi vet ikke finnes noen studier som viser sikker uspesifikk positiv effekt av BCG (eller andre levende vaksiner) ved vaksinering av voksne.
Videre har det vært diskutert hvilken utvikling vi forvente av tuberkuloseepidemiologien i Norge og om vi kan forvente en økende forekomst av tuberkulose hos eldre innvandrere som er smittet før de kom til Norge. 1/1 2017 var 506 232 personer i Norge født i, eller hadde foreldre fra Asia, Afrika, Latin-Amerika, Oseania unntatt Australia og New Zealand, og Europa utenom EU28/EØS, altså ca 10% av en befolkning på i alt 5,2 millioner (17). Det er grunn til å forvente at disse som gruppe i sin alderdom vil ha noe høyere forekomst av tuberkulose enn norskfødte, og dette kan igjen påvirke risikoen for å møte på tuberkulose på sykehjem osv. Samtidig er det i hele verden ganske raskt synkende forekomst av tuberkulose som man forventer at skal fortsette, og man vil vanligvis ikke velge å vaksinere nå av hensyn til mulig endring av helsetrusselen i fremtiden.
Det har også vært diskutert om man skal ta hensyn til forventet utvikling av antibiotika-resistens. Det vurderes som sannsynlig at resistensforekomst skal fortsette å øke i våre naboland og hos oss. Man har foreløpig ikke noen forebyggende behandling å tilby personer som er smittet med en multiresistent stamme. Generelt sett øker betydningen av vaksinasjon når bakteriene blir mer resistente. Risikoen for smitte av resistente tuberkulosestammer i norske helseinstitusjoner forventes likevel å holde seg svært, svært liten for de fleste som jobber der.
Lover/forskrifter av betydning for vurderingene
Endringsforslaget har vært oversendt direktorat for arbeidstilsynet, og justert i henhold til deres tilbakemeldinger.
Forskrift om utførelse av arbeid, bruk av arbeidsutstyr og tilhørende tekniske krav (3) sier følgende om vaksinasjon:
§ 6-12.Vaksinasjon av arbeidstakere som kan bli utsatt for biologiske faktorer
Arbeidsgiver skal sørge for at arbeidstakerne tilbys sikker og effektiv vaksinasjon mot biologiske faktorer de kan bli eksponert for. Berørte arbeidstakere skal gis informasjon om fordeler og ulemper ved å la seg vaksinere. Arbeidsgiver skal dekke utgiftene ved vaksinasjonen.
Det innebærer at arbeidsgiver har ansvar for risikovurdering med tanke på tuberkulosesmitte og gjennomføring av eventuell vaksinasjon og andre smittereduserende tiltak. Konklusjonene i dette notatet kan oppfattes som et råd til arbeidsgiver i denne sammenhengen.
Konklusjon på spørsmål 2
På spørsmål 2 konkluderte man, etter diskusjon i tuberkulosekomiteen 15/12 -2017 og innspill fra Arbeidstilsynet, slik:
BCG vaksinasjon for personer med risiko for smitte i yrkessammenheng
Fordi tuberkuloseforekomsten i Norge i dag er svært lav, gis det fra 1/6- 2018 ikke lenger en generell anbefaling om BCG-vaksinasjon av helsepersonell eller studenter i helsefag.
Dersom en arbeidstaker skal jobbe i et miljø med kjent økt risiko for tuberkulosesmitte, skal likevel arbeidsgiver, etter §6 i «Forskrift om utførelse av arbeid, bruk av arbeidsutstyr og tilhørende tekniske krav», gjøre en risikovurdering av smittefare. På bakgrunn av risikovurderingen, vurderes smittereduserende tiltak, som BCG-vaksinasjon, bruk av verneutstyr og generell hygiene. De ansatte må få informasjon om egen smitterisiko og nødvendig opplæring.
Folkehelseinstituttets anbefaling om BCG-vaksine i yrkessammenheng vil vanligvis bare omfatte helsepersonell i spesialisthelsetjenesten som over tid (ca. 3 måneder) skal arbeide med:
- voksne pasienter med smittsom lungetuberkulose
- dyrkning av mykobakterier i mikrobiologisk laboratorium
Ved særlige forhold og etter individuell vurdering kan BCG-vaksine også være aktuelt for enkelte andre ansatte i helsetjenesten, i fengsel eller i ankomstmottak, eller ved utenlandsreiser. Dette kan gjelde dersom det både er forventet høy forekomst av tuberkulose i arbeidsmiljøet og den ansattes arbeidsoppgaver har en karakter som gir økt risiko for langvarig eksponering. Det er vanligvis ikke grunn til å anbefale vaksine for personell ved barneavdelinger, fordi barn er mindre smittsomme enn voksne, og fordi det er færre tilfeller av tuberkulose hos barn.
Anbefalingen gjelder tidligere uvaksinerte uten kontraindikasjoner for BCG-vaksine. Det er sjelden aktuelt å vaksinere arbeidstakere over 35 år, fordi effekten i denne aldersgruppen er usikker. Dersom det er tvil om indikasjon og arbeidstakeren ønsker BCG vaksinasjon, er det ikke noe i veien for å tilby dette. Beskyttelse av vaksinen kan ventes først etter 6 – 8 uker.
All vaksinasjon i Norge er frivillig, men arbeidstaker har plikt til å medvirke til å redusere risiko. Dersom arbeidsgiveren vurderer at vaksinasjon gir vesentlig reduksjon av smitterisiko forbundet med å utføre bestemte oppgaver, men arbeidstakeren ikke tar imot vaksinasjon, kan arbeidsgiveren nekte dem å utføre disse oppgavene.